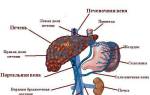
Происхождение и развитие
Происхождение состояния непроходимости может быть обусловлено различными факторами:
- врожденные аномалии, такие как заращения, сужения и недоразвития;
- приобретенные патологии.
К врожденным причинам относится недоразвитие аорты и формирование фиброзно-мышечной дисплазии в период внутриутробного развития. Приобретенные состояния, возникающие с возрастом, включают атеросклероз артерий, постэмболитический тромбоз и аортоартериит. Наиболее распространенной причиной окклюзии является атеросклероз.
Развитие заболевания зависит от степени поражения аорты и ее подвздошных ветвей. Со временем нижние конечности и внутренние органы, находящиеся в области таза, начинают получать все меньше крови, кислорода и питательных веществ. Участки выше сужения перегружаются, а в нижних конечностях постепенно развивается кислородное голодание, известное как ишемия.
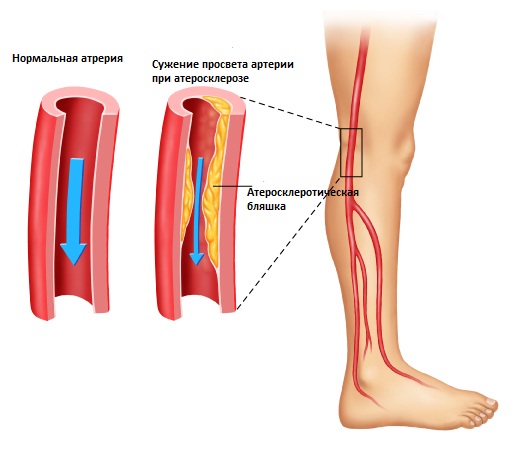
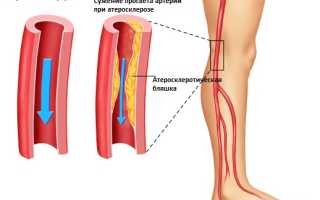
Атеросклеротическая бляшка.
Вначале, при интенсивной физической активности, а затем и при незначительных нагрузках, а также в состоянии покоя, возникает боль в нижней части ног.
Перфузионное давление в дистальных сосудах постоянно понижено, а нарушение микроциркуляции приводит к сбоям и замедлению обменных процессов в тканях.
Нарушение гемодинамики может частично компенсироваться образованием коллатералей.
Эти боковые пути кровотока, формирующиеся постепенно, частично уменьшают ишемию, обеспечивая отток крови от перегруженных участков. Замещающий сосуд может начать функционировать всего через несколько дней.
Наиболее заметные изменения, связанные с атеросклерозом, проявляются в области деления аорты и в местах ответвления подвздошной артерии.
- На внутренних стенках сосудов образуются отложения кальция (кальциноз). Кальцинаты состоят из мертвых тканей, погибших в результате инфекции или травмы. Кальциноз приводит к хрупкости сосудов, что увеличивает риск их разрыва при повышении давления и напряжении. Удалить кальцинаты из организма невозможно.
- Еще одно явление, связанное с атеросклерозом, — это пристеночный тромбоз. При наличии неспецифического аортоартериита больше всего страдает аорта. Ее стенки подвергаются кальцинозу, а участки воспаления утолщаются.
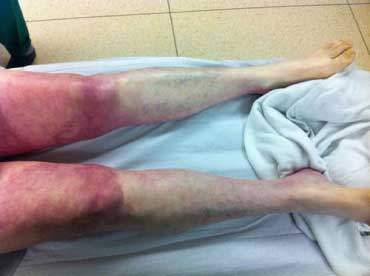
Клиническая картина зависит от степени ишемии, всего их четыре. Вторая степень характеризуется появлением перемежающейся хромоты, третья — усилением боли, болезненностью даже в состоянии покоя. На четвертой стадии наблюдаются первые некротические изменения.
Синдром Лериша, представляющий собой окклюзию общей бедренной артерии, вызывает значительное беспокойство среди медицинских специалистов. Врачи отмечают, что данное состояние чаще всего встречается у пациентов с атеросклерозом и может привести к серьезным осложнениям, включая ишемию нижних конечностей. По мнению специалистов, ранняя диагностика и адекватное лечение играют ключевую роль в предотвращении прогрессирования заболевания. Врачи подчеркивают важность комплексного подхода, включающего как медикаментозную терапию, так и хирургические вмешательства, такие как ангиопластика или шунтирование. Кроме того, они акцентируют внимание на необходимости изменения образа жизни пациентов, включая отказ от курения и контроль уровня холестерина, что может значительно улучшить прогноз.

Первые проявления
Начальные проявления, которые отмечают пациенты, включают болезненные ощущения в голенях при ходьбе, подъеме и движении по ровной поверхности. Перемежающаяся хромота является основной жалобой всех, кто обращается за медицинской помощью и страдает от синдрома Лериша.
Чем ниже расположено поражение аорты, тем меньше изменяется ее просвет, что способствует лучшему восстановлению кровообращения и упрощает процесс лечения.
Чем выше находится участок с нарушением проходимости, тем шире распространяется боль: от голеней до бедер и ягодиц.
Это состояние получило название высокая перемежающаяся хромота. Ухудшение кровообращения также приводит к замедлению роста ногтей на ногах и выпадению волос. У трети пациентов наблюдается импотенция. Прогрессирование ухудшения состояния происходит быстрее у более молодых людей по сравнению с мужчинами старше 60 лет.
| Симптом | Описание | Возможные причины (в контексте Синдрома Лериша) |
|---|---|---|
| Боль в ногах | Ощущение боли, жжения, покалывания или онемения в ногах, особенно в икрах и стопах. | Сужение или закупорка аорты в области бифуркации (разделения на общие подвздошные артерии), снижение кровотока в нижних конечностях. |
| Перемежающаяся хромота | Боль в ногах, возникающая при ходьбе и исчезающая в покое. | Недостаточное кровоснабжение мышц ног при физической нагрузке. |
| Ослабление пульса на периферии | Снижение или отсутствие пульса на артериях ног (подколенная, задняя большеберцовая, тыльная артерия стопы). | Сужение или обструкция артерий в результате атеросклероза. |
| Онемение и парестезии | Потеря чувствительности, ощущение покалывания, ползания мурашек в ногах. | Нейропатия, вызванная ишемией (недостатком кровоснабжения) нервных волокон. |
| Холодные ноги | Пониженная температура кожи ног. | Сниженный кровоток в нижних конечностях. |
| Трофические язвы | Язвы на коже ног, которые медленно заживают или не заживают вовсе. | Тяжелая ишемия тканей, вызванная длительным недостатком кровоснабжения. |
| Гангрена | Отмирание тканей ног. | Критическая ишемия, полное прекращение кровоснабжения. |
Диагностика
Для диагностики используются следующие методы:
- визуальный осмотр;
- инструментальные исследования;
- аускультация внутренних органов.
При визуальном осмотре можно заметить изменения цвета кожи на ногах, начальные признаки атрофии мышц и пониженную температуру. Четвертая степень ишемии проявляется образованием язв и некротических участков. При пальпации бедренной артерии пульс не определяется.
Если поражена и брюшная часть аорты, то в области пупка также не будет пульса. Аускультация может выявить систолические шумы в паховой области. Основными симптомами для диагностики являются отсутствие пульса в пораженных артериях и наличие систолических шумов.
К инструментальным методам диагностики относятся ультразвуковая флуометрия, плетизмография, которая измеряет колебания наполнения органов кровью, и сфигмография. Эти исследования позволяют оценить состояние кровотока. Ультразвуковое исследование также помогает проанализировать кровоснабжение.
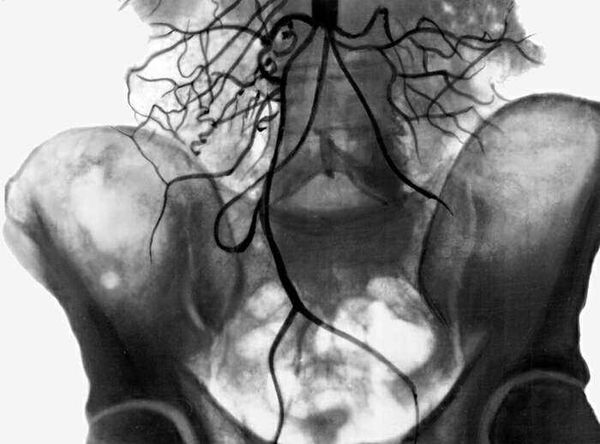
Рентгенография с контрастным веществом предоставляет наглядное изображение сосудистой системы. При подозрении на синдром Лериша применяется транслюмбальная рентгеноконтрастная ангиография перед началом лечения.
Преимуществом этого метода является возможность визуализации не только аорты, но и соседних сосудов. Аортография помогает определить место поражения, его степень и протяженность.
Расширенный диагноз учитывает облитерирующий эндартериит (хроническое заболевание сосудов, приводящее к их постепенному сужению), а также поясничный радикулит, который затрагивает корешки спинномозговых нервов.
При облитерирующем эндартериите поражаются только сосуды голени, в то время как пульсация в бедренной артерии сохраняется. Систолические шумы в этом случае отсутствуют.
Такой диагноз чаще всего ставят мужчинам младше 30 лет. При пояснично-крестцовом радикулите наблюдается выраженный болевой синдром в области внешней поверхности бедер, который не связан с физической активностью, артерии пульсируют, а систолических шумов нет.
Синдром Лериша — это заболевание, которое вызывает много обсуждений среди пациентов и медицинских специалистов. Люди, столкнувшиеся с этой проблемой, часто описывают свои ощущения как сильную боль в ногах, особенно при физической активности. Многие отмечают, что симптомы могут значительно ухудшать качество жизни, ограничивая возможность заниматься привычными делами. В социальных сетях пациенты делятся своими историями, обсуждая методы лечения и реабилитации. Некоторые находят облегчение в медикаментозной терапии, другие обращаются к хирургическим вмешательствам. Важно, что многие пациенты подчеркивают необходимость ранней диагностики и индивидуального подхода к лечению, чтобы избежать серьезных осложнений. Обсуждения на форумах также показывают, что поддержка со стороны близких и обмен опытом с другими людьми, страдающими от этого синдрома, играют важную роль в психологическом комфорте.

Лечение
При выявлении первой и второй степени ишемии целесообразно применять консервативные методы лечения. Для расширения суженных сосудов используются препараты, которые способствуют их расширению и снижению артериального давления. К таким средствам относятся ганглиоблокаторы и холинолитики.
Для достижения длительного эффекта лечение рекомендуется проводить курсами, продолжительностью от одного до трех месяцев. Для улучшения микроциркуляции крови применяются ацетилсалициловая кислота и курантил.
Также полезно использовать народные средства и физиотерапевтические процедуры. К эффективным методам относятся лечебная физкультура, массаж и санаторно-курортное лечение. Однако следует помнить, что злоупотребление народными средствами, такими как сосудорасширяющие травяные сборы, нежелательно.
Хирургическое вмешательство становится необходимым при диагностировании ишемии третьей и четвертой степени. Синдром Лериша лечится двумя основными методами: шунтированием сосудов и эндопротезированием. Однако если у пациента недавно произошел инсульт, выявлена сердечная недостаточность или полная непроходимость артерий, проведение операции невозможно. К другим противопоказаниям относятся цирроз печени и почечная недостаточность.
Прогноз
При выполнении реконструктивной операции или при обоснованном консервативном лечении все симптомы синдрома Лериша исчезают, и пациент восстанавливает свою трудоспособность. У большинства людей эффект сохранения дистального русла после операции наблюдается на протяжении как минимум десяти лет.
Также рекомендуем ознакомиться с материалами о атеросклерозе нижних конечностей.

Вопрос-ответ
Что такое синдром Лериша?
Синдром Лериша — нарушение притока крови к органам малого таза и нижних конечностей. Прогрессирование заболевания может привести к серьезным осложнениям, включая гангрену, необходимость ампутации конечности или привести к летальному исходу.
Для синдрома Лериша характерны следующие клинические признаки?
Синдром Лериша характеризуется сочетанием симптомов, таких как боль в ягодицах, бедрах и голенях при физической нагрузке (перемежающаяся хромота), а также снижение пульса на артериях нижних конечностей и холодность кожи. Эти проявления связаны с ишемией, вызванной окклюзией аорты или ее ветвей.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как курение, диабет или высокое кровяное давление. Раннее выявление симптомов синдрома Лериша может значительно улучшить прогноз и качество жизни.
СОВЕТ №2
Обратите внимание на свой образ жизни. Здоровое питание, регулярные физические нагрузки и отказ от курения могут помочь улучшить кровообращение и снизить риск развития заболеваний, связанных с синдромом Лериша.
СОВЕТ №3
Если вы заметили симптомы, такие как боль в ногах при физической активности или ощущение онемения, не откладывайте визит к врачу. Чем раньше вы получите консультацию специалиста, тем быстрее можно будет начать лечение и предотвратить осложнения.
СОВЕТ №4
Изучите информацию о методах лечения синдрома Лериша, включая медикаментозную терапию и хирургические вмешательства. Знание доступных вариантов поможет вам лучше понимать процесс лечения и принимать активное участие в своем выздоровлении.