Причина или следствие?
Лимфангит, как и другие болезни, связанные с инфекционным поражением лимфатической системы, не следует рассматривать как отдельный диагноз.
Лимфатическая система представляет собой вспомогательную сосудистую структуру, основная задача которой заключается в защите организма от различных инфекций.
Эта защита включает в себя транспортировку лимфы в венозное русло, очищение крови, выработку лимфоцитов, участвующих в иммунных реакциях, а также создание барьеров для предотвращения инфекций.
В нормальных условиях лимфатические сосуды эффективно справляются с патогенными микроорганизмами. Однако при тяжелых инфекциях и ослаблении иммунной системы лимфатическая система может потерять свои защитные функции. Это приводит к воспалению ее сосудов, тканей и узлов: возникает лимфангит, который затрагивает сосудистую систему, а также острые и хронические лимфадениты, поражающие регионарные лимфоузлы.
Следовательно, указанные заболевания всегда развиваются на фоне других воспалительных процессов и имеют вторичный характер: полное выздоровление от основного заболевания автоматически восстанавливает нормальное состояние лимфатической системы.
Врачи отмечают, что лимфангит, воспаление лимфатических сосудов, может проявляться различными симптомами. Наиболее характерными являются покраснение и отек кожи вдоль лимфатических путей, а также болезненность в пораженной области. Часто наблюдаются общие симптомы, такие как лихорадка, озноб и усталость. Важно, что при первых признаках заболевания необходимо обратиться к специалисту, так как игнорирование симптомов может привести к серьезным осложнениям.
Лечение лимфангита, как правило, включает антибиотикотерапию для борьбы с инфекцией, а также противовоспалительные препараты для уменьшения боли и отека. Врачи также рекомендуют покой иElevation пораженной конечности. В некоторых случаях может потребоваться дренирование абсцессов, если они образуются. Важно, чтобы пациенты следовали рекомендациям врачей и не занимались самолечением, так как это может усугубить состояние.

Почему развивается лимфангит
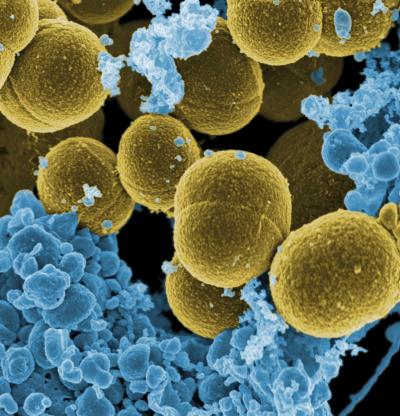
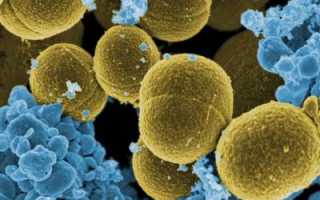
Лимфангит представляет собой инфекционное воспаление стенок лимфатических сосудов, как глубоких, так и поверхностных. Чаще всего его причиной становится золотистый стафилококк – опасная бактерия, которая постоянно изменяется и может вызывать множество серьезных заболеваний, затрагивающих кожу, легкие, сердце и суставы.
Золотистый стафилококк.
Эти бактерии могут находиться на поверхности кожи, не причиняя вреда человеку. Однако при повреждении кожного покрова, например, из-за порезов или ссадин, они могут проникать в кровоток и распространяться по всему организму.
Небольшое воспаление, возникающее вокруг поврежденной области, обычно проходит через несколько дней благодаря активизации иммунной системы, иногда даже без необходимости в специальном лечении.
Тем не менее, в некоторых случаях организм не может справиться с инфекцией из-за удивительной способности стафилококка адаптироваться к неблагоприятным условиям и временного снижения иммунной защиты.
Входными воротами для инфекции могут стать различные повреждения кожи, такие как мелкие раны, потертости, вросшие ногти или фурункулы – в общем, любые участки, где может развиваться гнойное воспаление.
| Проявление лимфангита | Возможные причины | Методы лечения |
|---|---|---|
| Покраснение кожи вдоль лимфатических сосудов | Инфекция (бактериальная, вирусная, грибковая), травма, аллергическая реакция | Антибиотики (при бактериальной инфекции), противовирусные препараты (при вирусной инфекции), противогрибковые препараты (при грибковой инфекции), местные средства (мази, компрессы), покой, поднимание пораженной конечности |
| Отек пораженной области | Застой лимфы из-за воспаления | Дренаж лимфы, компрессионная терапия, физиотерапия (например, ультразвук), медикаментозное лечение основного заболевания |
| Боль и болезненность вдоль лимфатических сосудов | Воспаление и раздражение лимфатических сосудов | Анальгетики (обезболивающие), противовоспалительные препараты (НПВС), местные анестетики |
| Повышение температуры тела | Системная реакция на инфекцию | Жаропонижающие препараты, обильное питье, покой |
| Лимфаденит (воспаление лимфатических узлов) | Распространение инфекции на регионарные лимфатические узлы | Антибиотики, противовоспалительные препараты, хирургическое вмешательство (в редких случаях) |
| Чувство тяжести и дискомфорта в пораженной области | Нарушение оттока лимфы | Компрессионная терапия, физиотерапия, лимфодренаж |
Каким бывает лимфангит
Степень проявления симптомов лимфангита варьируется в зависимости от размера затронутых инфекцией сосудов: при поражении мелких сосудов возникает сетчатая или поверхностная форма заболевания.
Когда воспаление затрагивает крупные лимфатические сосуды, расположенные глубоко в тканях, речь идет о стволовом или глубоком лимфангите.
Кроме того, существует еще одна форма поражения сосудов – перилимфангит. Он развивается вокруг лимфатического ствола и также сопровождается характерными симптомами.
Лимфангит — это воспаление лимфатических сосудов, которое часто сопровождается болью, отечностью и покраснением кожи. Люди, столкнувшиеся с этой проблемой, отмечают, что симптомы могут проявляться внезапно, иногда после травмы или инфекции. Многие делятся опытом, что при первых признаках важно обратиться к врачу, так как запущенные случаи могут привести к серьезным осложнениям. Лечение обычно включает антибиотики для борьбы с инфекцией, а также противовоспалительные препараты для снятия боли. Некоторые пациенты рекомендуют применять компрессы и соблюдать постельный режим, чтобы ускорить процесс восстановления. Важно помнить, что самолечение может быть опасным, и консультация специалиста — необходимый шаг на пути к выздоровлению.

Как он проявляется
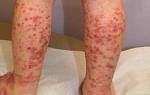
Сетчатая (поверхностная) форма лимфангита напоминает обычное воспаление: вокруг поврежденной области наблюдаются покраснение и отек кожи без четких границ. Однако наличие сосудистой сеточки в инфицированной зоне может насторожить врача и указать на начало лимфангита.
Глубокий лимфангит проявляется в виде красных болезненных полос, которые тянутся от инфицированной раны к ближайшим лимфоузлам. Кроме этих признаков, пациенты часто испытывают боль при нажатии на сосуды, а врач может заметить уплотнения в пораженной области.
Проявления лимфангита.
При более глубоком поражении лимфатических сосудов вероятность появления красных полос снижается: в этом случае клиническая картина включает болезненность и отеки конечностей.
Если лимфангит затрагивает ноги, может развиться элефантизм – состояние, известное как слоновость.
Перилимфангит отличается минимальными симптомами: они ограничиваются лишь подкожными уплотнениями вдоль сосудов.
Быстро прогрессирующий воспалительный процесс при лимфангите может сопровождаться значительным повышением температуры (иногда до 39 градусов), обильным потоотделением и общей слабостью.
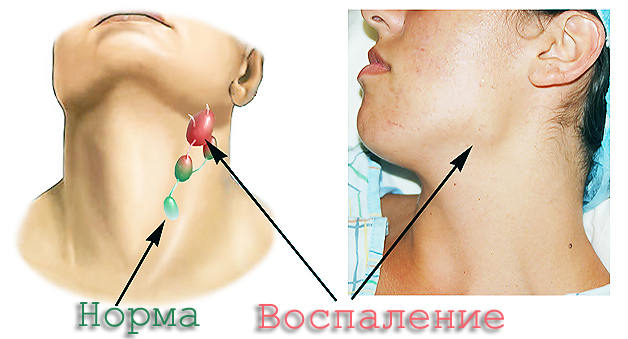
Когда воспаление затрагивает лимфоузлы
Воспалительный процесс часто возникает вблизи лимфоузлов, что может привести к их инфицированию. В таких ситуациях наблюдаются симптомы лимфаденита – воспаления, которое может проявляться на шее, а также в других областях, таких как подмышечные впадины и паховая зона.
Это состояние называется регионарным лимфаденитом и представляет собой местное осложнение.
Симптоматика включает в себя увеличение и болезненность лимфоузлов, высокую температуру, общую слабость и повышенное потоотделение.
Например, воспаление лимфоузлов в паху может быть связано с инфекциями, передающимися половым путем, такими как сифилис, хламидиоз, трихомониаз и гонорея, а также с такими заболеваниями, как туберкулез и туляремия.
Кроме того, фурункул на ноге может привести к инфицированию паховых лимфоузлов и развитию пахового лимфаденита, который является крайне болезненным и тяжело протекающим осложнением.

Сугубо мужская проблема
Хотя воспаление как мелких, так и крупных лимфатических сосудов чаще всего наблюдается на конечностях, иногда с этой проблемой сталкиваются мужчины, ведущие активную половую жизнь.
У них может развиться невенерический лимфангит – результат застоя лимфы в половом члене, который возникает при частой мастурбации или длительных половых контактах.
На коже и слизистых оболочках полового члена появляются потертости и ссадины, через которые инфекция легко проникает в лимфатические сосуды, расположенные рядом с венечной бороздой или вдоль всего органа.
Воспаленный участок выглядит как болезненное вздутие, которое обычно быстро проходит и не требует специального лечения.
Тем не менее, предполагаемый невенерический лимфангит может оказаться венерическим заболеванием: клинические проявления некоторых ЗППП могут напоминать воспаление лимфатических сосудов невенерической природы.
По этой причине пациентов часто направляют на консультацию к венерологу, чтобы исключить:
- Первичный сифилис;
- Генитальный герпес;
- Хламидийный и гонококковый уретрит.
Также необходимо исключить еще одну патологию: болезнь Мондора (тромбофлебит поверхностных вен полового члена).
Обследование крайне важно, так как все перечисленные заболевания требуют соответствующего лечения – как консервативного, так и хирургического.
Как вылечиться?
Лимфангит не является отдельным заболеванием, а представляет собой осложнение, возникающее на фоне воспалительных гнойных процессов на коже или слизистых оболочках.
Таким образом, основное внимание в лечении следует уделять не лимфангиту, а таким состояниям, как фурункул, ссадина, порез или панариций — воспаление тканей пальцев рук и ног, чаще всего возникающее в области ногтей. Именно эти состояния служат источником всех проблем.
Лечение лимфангита должно проводиться исключительно квалифицированным специалистом, желательно в условиях стационара. Это связано с тем, что гнойные образования на коже часто представляют собой капсулу с гнойным содержимым, которая недоступна для действия антибиотиков.
Поэтому необходимо вскрытие таких образований для удаления гноя, после чего место вскрытия обрабатывается. Только хирург может выполнить эту процедуру правильно, поэтому при подобных проблемах важно обращаться в медицинское учреждение.
Что категорически не следует делать, если на месте воспаления образовался гнойник:
- Наносить мази;
- Прогревать пораженную область домашними средствами.
Обычно курс лечения включает в себя антибиотикотерапию и противовоспалительные препараты, подобранные в зависимости от выявленного возбудителя, а также физиотерапевтические процедуры, такие как УВЧ-прогревание и лазерные процедуры.
Антибиотики, применяемые для лечения лимфангита, чаще всего относятся к классу пенициллинов и цефалоспоринов первых поколений. Также могут быть назначены препараты из группы аминогликозидов или линкозамидов, однако выбор должен осуществляться только врачом: самостоятельное применение антибиотиков недопустимо.
Хронические воспалительные процессы в лимфатических сосудах лечатся с помощью физиотерапии, включая ультрафиолетовое облучение, грязевую терапию, а также наложение мазевых и полуспиртовых повязок на пораженные участки.
Что может произойти без лечения
Если полагаться исключительно на народные средства или игнорировать проблему, нелеченный или неправильно леченный лимфангит может быстро перейти в хроническую форму. Это приведет к постоянным нарушениям лимфообращения, сужению лимфатических сосудов и раннему развитию серьезных заболеваний лимфатической системы, таких как лимфостаз и элефантизм.
Вопрос-ответ
Чем проявляется лимфангит?
Лимфангит – это воспаление капилляров и лимфатических стволов, которое развивается на фоне гнойно-воспалительных процессов. Болезнь сопровождается припухлостью, болезненностью и гиперемией по ходу воспаленных лимфатических сосудов, слабостью, повышением температуры тела.
Какой врач лечит лимфангит?
При лимфангите необходимо обратиться к врачу хирургического профиля, так как данная патология сопутствует гнойно-воспалительным заболеваниям.
Всегда ли при лимфангите требуются антибиотики?
Лечение лимфангита зависит от причины. Обычно он возникает в результате бактериальной инфекции и обычно лечится антибиотиками.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Лимфангит может проявляться в виде покраснения, отека и болезненности кожи, а также повышения температуры. При первых признаках заболевания не откладывайте визит к врачу, так как ранняя диагностика поможет избежать осложнений.
СОВЕТ №2
Следите за состоянием лимфатической системы. Регулярные физические нагрузки, правильное питание и поддержание нормального веса помогут укрепить иммунитет и улучшить циркуляцию лимфы, что снизит риск развития лимфангита.
СОВЕТ №3
Не занимайтесь самолечением. При диагнозе лимфангит важно следовать рекомендациям врача и не использовать народные средства без консультации специалиста, так как это может усугубить состояние и привести к серьезным последствиям.
СОВЕТ №4
Обратите внимание на профилактику. Избегайте травм и инфекций, которые могут привести к воспалению лимфатических сосудов. При наличии хронических заболеваний, таких как диабет, следите за их контролем, чтобы снизить риск лимфангита.