Классификация
Недуг делится на множество подкатегорий, которые различаются по причинам возникновения, локализации, характеру и типу пораженных сосудов. Основные формы васкулита можно разделить на две группы:
- первичный васкулит (или лейкоцитокластический), который является самостоятельным заболеванием и не сопровождается другими патологиями;
- вторичный васкулит (или ревматоидный), который возникает на фоне других заболеваний, таких как ревматоидный артрит, дерматомиозит или системная красная волчанка.
Кроме того, васкулит нижних конечностей классифицируется в зависимости от поражения крупных, средних или мелких сосудов.
По степени тяжести заболевание может быть:
- легким – с незначительными высыпаниями, общее состояние пациента остается стабильным;
- средним – с ярко выраженной сыпью, болями в суставах, наличием эритроцитов в анализе мочи, а также с ощущением слабости и снижением аппетита;
- тяжелым – с высыпаниями, охватывающими практически всю поверхность тела, заметными изменениями в суставах, развитием почечной недостаточности, а также возможными легочными и кишечными кровотечениями, что делает состояние пациента критическим.
По локализации васкулит делится на сегментарный (поражение отдельных участков) и системный, при котором конкретное местоположение отсутствует. Системный васкулит считается наиболее сложным в лечении, так как воспаление сосудов может происходить в различных частях тела, что затрудняет адекватную терапию.
В зависимости от размера пораженных сосудов и глубины их расположения выделяют поверхностный и глубокий васкулит.
В медицинской практике заболевание также классифицируется по методу Иванова, который включает следующие категории:
- дермальный – поражение сосудов верхнего слоя кожи, подразделяющееся на несколько подвидов в зависимости от клинической картины (геморрагический, уртикарный, язвенно-некротический и др.);
- дермогиподермальный – заболевание сосудов, находящихся между верхними и глубокими слоями кожи, проявляющееся узелковой формой, иногда с образованием язв;
- гиподермальный – поражение сосудов в глубоких слоях кожи, часто проявляющееся узловато-язвенным течением.
Каждый тип и подкатегория заболевания имеют свою уникальную клиническую картину.
Врачи отмечают, что васкулит на ногах может проявляться различными симптомами, включая покраснение, отеки, болезненные ощущения и высыпания. Эти признаки часто указывают на воспаление кровеносных сосудов, что требует внимательного обследования. Специалисты подчеркивают важность ранней диагностики, так как запущенные случаи могут привести к серьезным осложнениям. Лечение васкулита обычно включает применение кортикостероидов для снижения воспаления и иммунодепрессантов для контроля аутоиммунной реакции. Врачи также рекомендуют пациентам следить за своим состоянием и обращаться за медицинской помощью при появлении новых симптомов. Комплексный подход к терапии и регулярные консультации с врачом помогут достичь лучших результатов и улучшить качество жизни пациентов.

Симптомы и проявления
На ранних этапах васкулита симптомы могут быть незначительными, и заболевание иногда остается незамеченным. Хотя проявления могут варьироваться, существуют общие характеристики:
- воспалительные изменения на коже;
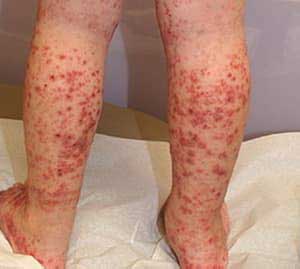
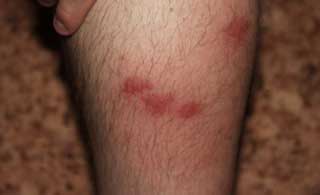
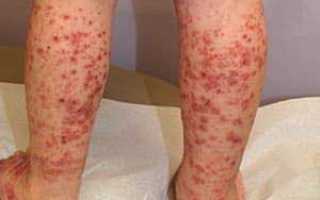
- образование отеков, сыпи, кровоизлияний и некрозов;
- симметричное поражение обеих ног;
- высыпания в виде красных точек, узелков, эрозий и язвочек;
- начальные проявления чаще всего наблюдаются на голенях.
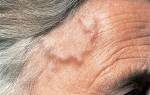
Для васкулита характерна пурпура. Это приподнятое над кожей покраснение, которое легко прощупать пальцами.
Кроме того, у пациента могут возникать боли в суставах и мышцах, общая слабость, зуд и жжение в пораженных областях кожи, а также повышение температуры тела выше 38 градусов.
При поражении сосудов различного калибра симптомы могут отличаться:
- Мелкие сосуды. Небольшие красные пятна на ногах, пузырьки, поверхностные язвы, отечные и уплотненные участки. Пациенты могут жаловаться на боли в животе, воспаление глаз, а также возможные кровоизлияния в легкие.
- Средние сосуды. Образование подкожных узлов, пораженные участки становятся синюшными, на пальцах могут появляться глубокие язвы, гангрена, неврит, а стенки сосудов истончаются. У пациента наблюдается повышение артериального давления и риск инфаркта.
- Крупные сосуды. Появление синяков, расширение аорты, отсутствие пульса.
Эти проявления позволяют составить общую клиническую картину. Для точной диагностики необходимо выявить признаки, характерные для конкретного подвида васкулита.
| Симптом васкулита на ногах | Возможные причины | Методы лечения |
|---|---|---|
| Боль в ногах, особенно при ходьбе (клаудикация) | Закупорка артерий воспалением | Антикоагулянты, тромболитики, хирургическое вмешательство (ангиопластика, шунтирование) |
| Изменение цвета кожи ног (бледность, синюшность, покраснение) | Воспаление сосудов, нарушение кровотока | Кортикостероиды, иммунодепрессанты, лечение основного заболевания |
| Ощущение холода в ногах | Снижение кровотока | Вазодилататоры, физиотерапия |
| Язвы на ногах, которые медленно заживают | Недостаточное кровоснабжение тканей | Антибиотики (при инфекции), перевязки, хирургическое лечение |
| Отек ног | Застой крови из-за воспаления сосудов | Компрессионная терапия, диуретики |
| Чувство онемения или покалывания в ногах | Нервное повреждение из-за воспаления | Лечение основного заболевания, обезболивающие |
| Слабость в ногах | Мышечная атрофия из-за недостаточного кровоснабжения | Физиотерапия, реабилитация |
Причины заболевания
На сегодняшний день причины, способствующие развитию данной патологии, остаются недостаточно изученными. Основным фактором, который считается провоцирующим, является сбой в работе иммунной системы. В качестве триггера может выступить перенесенное инфекционное заболевание, особенно вирусного характера.
С прогрессированием воспалительного процесса сосуды подвергаются все большему поражению, что негативно сказывается на кровоснабжении органа. Это может привести к кровоизлияниям и некрозу, так как клетки, лишенные полноценного питания, начинают погибать.
К факторам, способным вызвать поражение сосудов нижних конечностей, относятся:
- частые простуды без адекватного лечения;
- наследственная предрасположенность;
- воспалительные процессы в щитовидной железе;
- хронические заболевания;
- недолеченные или запущенные формы артрита;
- предрасположенность к аллергическим реакциям.
Постоянный стресс, переохлаждение, травмы и бесконтрольный прием некоторых медикаментов также оказывают негативное влияние.
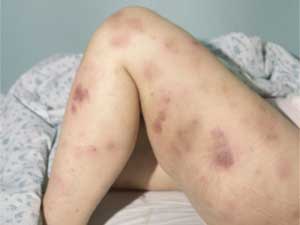
Иногда на коже, помимо сыпи, могут появляться синяки.
Эксперты полагают, что причиной их появления являются аутоиммунные нарушения, в то время как в других случаях васкулит может быть вызван наследственными заболеваниями и расстройствами, связанными с функционированием внутренних органов.
Синяки возникают из-за повышенной хрупкости капилляров, которые легко повреждаются даже при легком нажатии на кожу. Если они появляются симметрично (в области голеностопного и коленного суставов), это может свидетельствовать о геморрагическом васкулите.
Симптомы васкулита на ногах часто вызывают беспокойство у пациентов. Многие отмечают появление покраснений, отеков и болезненных ощущений, что значительно ухудшает качество жизни. Некоторые люди сообщают о наличии сыпи, которая может напоминать синяки, а также о чувстве усталости и общей слабости. Важно отметить, что ранняя диагностика и лечение играют ключевую роль в управлении заболеванием. Врачи рекомендуют комплексный подход, включая противовоспалительные препараты и иммуносупрессоры. Также полезны физиотерапия и соблюдение режима отдыха. Пациенты подчеркивают важность регулярного наблюдения у специалистов, чтобы избежать осложнений и улучшить прогноз.

Какой врач лечит, как выявляется недуг
При появлении первых симптомов, указывающих на данное заболевание, у человека возникает вопрос, к какому врачу следует обратиться.
Если вы заметили высыпания на коже ног или другие признаки васкулита, рекомендуется посетить терапевта. Для установления точного диагноза он направит вас к специалистам узкого профиля – дерматологу, ревматологу, неврологу, аллергологу, гематологу и другим.
Ваш лечащий врач может назначить дополнительные исследования:
- клинические и биохимические анализы крови и мочи;
- ЭКГ, рентгенографию, ультразвуковое исследование;
- биопсию;
- иммунологические тесты.
В большинстве случаев, если заболевание выявлено впервые, окончательный диагноз устанавливает ревматолог, который при необходимости направляет пациента к профильному специалисту. На основании полученных данных тот назначает лечение, направленное на устранение причины, вызвавшей васкулит.
После завершения терапии пациенту рекомендуется находиться под наблюдением соответствующих врачей в течение двух лет, чтобы избежать рецидивов.
Лечение
Для лечения васкулита необходимо применять медикаменты. В каждом конкретном случае терапия подбирается индивидуально после определения точной формы заболевания.

Традиционные методы
Классический подход к лечению включает в себя использование следующих медикаментов:
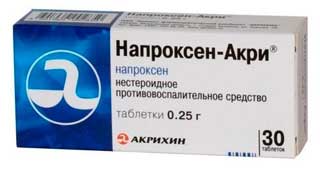
- Негормональные противовоспалительные препараты, такие как «Напроксен» и «Индометацин», которые помогают уменьшить воспаление и болевые ощущения. Однако их не рекомендуется применять при наличии язвы желудка, заболеваний почек и печени, а также в период беременности;
- Глюкокортикостероиды, например, «Преднизолон», которые подавляют активность иммунной системы, ставшей чрезмерно агрессивной по отношению к организму;
- Цитостатики, такие как «Циклофосфан», которые замедляют процесс деления клеток;
- Антигистаминные препараты, например, «Супрастин», если у пациента диагностирована узловато-эритематозная форма заболевания;
- Витаминные комплексы, содержащие витамин С и кальций, которые помогают поддерживать тонус сосудов и предотвращают их ломкость.
Помимо таблеток, могут быть назначены наружные средства – мази для местного применения, такие как «Ируксол» и «Солкосерил». Также можно использовать обычную зеленку для обработки пораженных участков. Для уменьшения узелков рекомендуется применять сухое тепло, а для облегчения суставной боли – аппликации с «Димексидом».
Физиотерапевтические процедуры также окажутся полезными – это может быть облучение крови ультрафиолетом, плазмаферез и оксигенотерапия.
Народная терапия
Народные средства могут оказать положительное влияние на лечение васкулита. Однако, чтобы избежать нежелательных последствий, важно предварительно проконсультироваться с врачом перед их использованием.
В качестве терапии применяются:
- отвары из фиалки, смеси из листьев крапивы, спорыша, цветков бузины, тысячелистника и ягод японской софоры;
- домашние мази, приготовленные из березовых почек и нутряного жира, а также из сосновой смолы, которые можно наносить на пораженные участки;
- настой бузины и спиртовая настойка с лимоном.
Лечение отварами растений, богатых витаминами, также приносит пользу. В этом случае используются листья черной смородины, зверобой и плоды шиповника.
Для улучшения кровообращения в ногах полезны такие упражнения, как «велосипед», «ножницы», «березка» и подъем на носочки.
Последствия
Опасность данного заболевания заключается в том, что нарушение кровообращения может привести к различным патологиям органов.
Если не обратить внимание на болезнь или не завершить полный курс терапии, это может вызвать серьезные последствия:
- развитие недостаточности почек или печени;
- кишечная непроходимость;
- появление неврита или невралгии.
Прогрессирование патологических процессов в кишечнике может спровоцировать воспаление, перитонит и сепсис.
Профилактика и питание
После завершения лечения важно соблюдать профилактические меры, которые включают в себя:
- укрепление иммунной системы (закаливание, умеренные физические нагрузки);
- отказ от алкоголя и курения;
- прием витаминов.
Также следует избегать переохлаждения, стрессовых ситуаций и придерживаться режима сна и отдыха.
Занятия плаванием и пешие прогулки окажут положительное влияние. Часто врачи рекомендуют носить компрессионные чулки, которые способствуют улучшению кровообращения.
При своевременной диагностике и правильном лечении заболевание можно полностью излечить. В процессе терапии и после нее для предотвращения рецидивов важно соблюдать специальную диету.
Необходимо исключить из рациона продукты, которые могут вызвать аллергические реакции:
- цитрусовые;
- шоколад и мед;
- крепкий кофе и чай;
- соленые, острые, жареные и консервированные блюда.
Питание должно быть легким и полезным: овощные супы, каши, кисели, зеленый чай для укрепления сосудов, а также кисломолочные продукты. Овощи рекомендуется употреблять в протертом виде, а готовить пищу лучше на пару или отваривать.
Вопрос-ответ
Какие основные симптомы васкулита на ногах?
Симптомы васкулита на ногах могут включать покраснение кожи, отеки, болезненные ощущения, появление сыпи или язв, а также изменения в цвете кожи. В некоторых случаях могут наблюдаться и системные проявления, такие как лихорадка и усталость.
Как диагностируется васкулит?
Диагностика васкулита включает в себя клинический осмотр, анализы крови, а также биопсию кожи или сосудов для подтверждения воспалительного процесса. Врач может также назначить ультразвуковое исследование или МРТ для оценки состояния сосудов.
Какие методы лечения применяются при васкулите на ногах?
Лечение васкулита зависит от его типа и тяжести. Обычно применяются противовоспалительные препараты, кортикостероиды и иммунодепрессанты. Важно также контролировать сопутствующие заболевания и соблюдать рекомендации врача для достижения наилучших результатов.
Советы
СОВЕТ №1
Обратите внимание на первые симптомы. Если вы заметили покраснение, отечность или высыпания на ногах, не откладывайте визит к врачу. Раннее выявление васкулита может значительно улучшить прогноз и снизить риск осложнений.
СОВЕТ №2
Следите за своим состоянием. Ведите дневник, в котором будете фиксировать изменения в состоянии кожи, а также любые другие симптомы, такие как боль или усталость. Это поможет врачу лучше понять вашу ситуацию и назначить правильное лечение.
СОВЕТ №3
Не пренебрегайте назначенным лечением. Если вам поставили диагноз васкулита, строго следуйте рекомендациям врача и принимайте все назначенные препараты. Это поможет контролировать заболевание и предотвратить его прогрессирование.
СОВЕТ №4
Обратите внимание на образ жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек могут значительно улучшить ваше общее состояние и помочь в борьбе с васкулитом. Рассмотрите возможность консультации с диетологом для составления оптимального рациона.