Причины
Наиболее распространённые причины возникновения синдрома Рейно связаны с ревматическими заболеваниями, такими как системная склеродермия, где этот синдром может выступать в качестве одного из первых признаков. Также данная патология может развиваться в результате применения определённых медикаментов:
- алкалоиды спорыньи;
- адреноблокаторы;
- противораковые препараты (например, винбластин, блеомицин, цисплатин).
Лечение в таких случаях обычно не вызывает затруднений — достаточно отменить указанные лекарства. Однако существуют и профессиональные факторы, способствующие появлению синдрома Рейно:
- контакт с поливинилхлоридом;
- воздействие низких температур;
- вибрация;
- работа с кремниевой пылью и тяжёлыми металлами.
Врачи отмечают, что лечение синдрома Рейно требует комплексного подхода, включающего как медикаментозную терапию, так и изменения в образе жизни. Основной целью является улучшение кровообращения и уменьшение частоты приступов. Специалисты рекомендуют пациентам избегать холодных температур и стресса, так как эти факторы могут усугубить симптомы. Физическая активность и регулярные упражнения также играют важную роль в профилактике. В некоторых случаях назначаются сосудорасширяющие препараты, которые помогают улучшить кровоток. Врачи подчеркивают важность индивидуального подхода к каждому пациенту, так как проявления синдрома могут значительно варьироваться. Регулярные консультации с врачом помогут контролировать состояние и корректировать лечение по мере необходимости.

Версии происхождения
Медики продолжают изучать механизмы возникновения синдрома. На данный момент не существует единой теории, однако имеется множество гипотез о причинах этого заболевания.
Рассмотрим основные версии:
- Французский врач, впервые описавший это заболевание, считал, что его основой является повышенная активность симпатической нервной системы.
- Наличие дефектов в сосудах конечностей, где эндотелиальный простациклин оказывает сосудорасширяющее действие.
- Увеличение вязкости крови. Причины этого явления остаются неясными, но выдвинуты гипотезы о деформации эритроцитов и повышенной концентрации фибриногена в плазме. Похожие симптомы могут наблюдаться при криоглобулинемии, когда возникает постоянное ощущение холода, часто затрагивающее кончики пальцев.
- Ангиоспазмы. Некоторые исследователи считают, что синдром может проявляться из-за сужения просветов в мозговых, коронарных и мышечных сосудах.
- Эмоциональные расстройства. Симптоматика заболевания может проявляться в условиях стресса, нервного истощения и сильного эмоционального напряжения.
| Метод | Лечение | Профилактика |
|---|---|---|
| Медикаментозный | Вазодилататоры (нифедипин, нитроглицерин), блокаторы кальциевых каналов, ингибиторы фосфодиэстеразы-5 | Регулярный прием назначенных врачом лекарств |
| Немедикаментозный | Физиотерапия (УВЧ, магнитотерапия), биологическая обратная связь | Защита от холода (теплая одежда, перчатки, носки) |
| Изменение образа жизни | Бросание курения, ограничение употребления кофеина и алкоголя, управление стрессом | Регулярные упражнения, поддержание здорового веса, избегание травм пальцев и кистей |
| Хирургический | Симпатэктомия (в редких случаях) | Профилактика травм, своевременное лечение сопутствующих заболеваний |
Факторы риска
Заболевания чаще всего затрагивают людей среднего и молодого возраста, однако также зафиксированы случаи среди детей в возрасте 10-14 лет. В половине случаев выявлен наследственный фактор, способствующий развитию данной патологии.
К основным факторам риска можно отнести:
- психогенные причины (реакция организма на эмоциональное напряжение);
- периодическое или продолжительное воздействие низких температур (что приводит к нарушению кровообращения в периферических сосудах);
- нарушения в работе эндокринной системы и гормональные сбои;
- комплексные факторы (гормональные изменения в сочетании с особенностями кровеносной системы и длительным переохлаждением);
- продолжительный прием вазоконстрикторов (таких как эрготамин и бета-адреноблокаторы).
Синдром Рейно вызывает множество обсуждений среди пациентов и врачей. Многие люди отмечают, что важным аспектом лечения является изменение образа жизни. Например, регулярные физические нагрузки и отказ от курения помогают улучшить кровообращение. Некоторые пациенты делятся положительным опытом использования теплой одежды и перчаток в холодное время года, что значительно снижает симптомы.
Медикаментозное лечение также часто обсуждается: врачи рекомендуют препараты, улучшающие кровообращение, такие как вазодилататоры. Однако не все пациенты получают одинаковый эффект, и многие ищут альтернативные методы, включая фитотерапию и акупунктуру.
Профилактика, по мнению многих, заключается в управлении стрессом и поддержании нормального уровня стресса, что также положительно сказывается на состоянии. В целом, люди подчеркивают важность индивидуального подхода и необходимости консультации с врачом для выбора наиболее эффективной стратегии лечения.

Провоцирующие заболевания
Некоторые заболевания могут стать основой для возникновения синдрома Рейно.
К числу таких болезней относятся:
- системные расстройства (артериит, гипертония, первичная легочная гипертензия);
- коллагенозы (группа заболеваний, затрагивающих соединительную ткань и сосуды);
- нарушения кровообращения (тромбофлебиты, венозные травмы, сердечная недостаточность, спазмы сосудов сетчатки и головного мозга);
- заболевания нервной системы (сирингомиелия, рассеянный склероз, конституциональная акродиния);
- спленомегалия (врожденная гемолитическая анемия), возникающая на фоне нарушений кроветворения;
- дисфункции органов желудочно-кишечного тракта (язва желудка, колит, гастрит);
- гормональные сбои и эндокринные расстройства (гиперпаратиреоз, опухоли надпочечников, гипотиреоз, климактерический синдром, дисплазия матки и яичников);
- ревматоидный артрит;
- склеродермия;
- артериовенозные аневризмы (поражаются кисти и стопы);
- воспалительные процессы сосудистых стенок (артерииты пальцев, васкулиты);
- синдромы шейного ребра и передней лестничной мышцы, а также поражения межпозвонковых дисков;
- артериальная сегментарная облитерация (приводит к вазомоторным нарушениям в области стоп и кистей);
- профессиональные заболевания;
- узелковый периартрит;
- облитерирующий атеросклероз;
- заболевания крови (криоглобулинемия, пароксизмальная гемоглобинурия, тромбоцитоз, множественная миелома);
- неврогенные синдромы (поражение карпального канала);
- феохромоцитома;
- длительная иммобилизация;
- паранеопластический синдром.
Стадии и симптомы
Синдром Рейно делится на три основные стадии, и успешность лечения во многом зависит от правильной диагностики каждой из них, так как течение заболевания на разных этапах значительно варьируется.
3 стадии
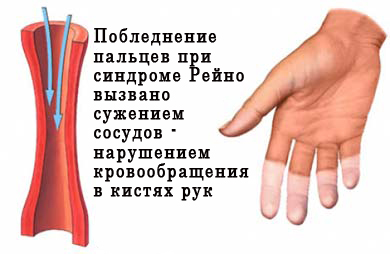
- 1 стадия. Кровоснабжение тканей замедляется. Пальцы становятся холодными, а фаланги бледнеют — приступ может длиться около 2 минут, но иногда затягивается до получаса. После этого он проходит самостоятельно.
- 2 стадия. Сосуды расширяются настолько, что кровь практически не циркулирует. Ткани начинают неметь из-за недостатка кислорода. Появляются болевые ощущения, затем отёчность и синюшность. Приступ может длиться несколько часов.
- 3 стадия. Пальцы истончаются из-за прекращения притока крови. На кончиках образуются мелкие раны. Завершение — гангрена пальцев.
Синдром развивается очень медленно, однако в некоторых случаях может внезапно наступить ремиссия.
Факторы, способствующие ремиссии, включают:
- беременность;
- изменение климатических условий;
- послеродовой период;
- наступление менопаузы.
Для начальной стадии заболевания характерно стабильное течение.
В целом можно выделить следующие симптомы:
- нервные расстройства (головные боли, дискомфорт в области позвоночника, боли в конечностях, нарушения сна);
- функциональные сердечные боли;
- периодическое повышение артериального давления;
- редкие объективные парестезии, повышенная чувствительность предплечий и пальцев к холоду, ощущение онемения, зуда и жжения;
- частые и тяжелые судорожные кризы, затрагивающие область артериолокапилляров.
Синдром проявляется приступами. Во время них цвет кожи конечностей постепенно меняется — от белого и синего до красного. Приступ сопровождается кожной гипертермией, больной ощущает распирание и жар.
Также наблюдаются трофические изменения:
- подушечки пальцев уплощаются или втягиваются;
- снижается тургор кожи;
- возникают язвы, которые заживают очень долго.
Сначала патология затрагивает кончики нескольких пальцев, но со временем может распространиться на всю кисть (исключая большой палец). Ещё один характерный признак, проявляющийся во время приступа — сетчатое ливедо (узор, напоминающий мрамор). В поражённых участках кожи ощущается покалывание и внезапное онемение, кожа резко холодеет.

Диагностика
Для эффективной диагностики заболевания применяются как общепринятые, так и специализированные методы исследования. Установление первичного синдрома происходит путем исключения других возможных заболеваний. Последующие наблюдения помогают подтвердить или опровергнуть первоначальный диагноз.
К числу методов относятся:
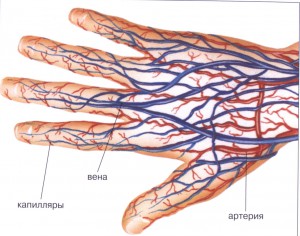
- анализы крови (общий анализ, фибриноген, белковые фракции, общий белок);
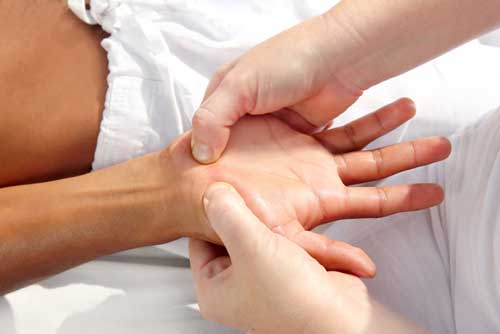
- капилляроскопия (оценка степени поражения сосудов);
- коагулограмма (изучение свойств крови, включая гематокрит, вязкость, агрегацию эритроцитов и тромбоцитов);
- рентгенография грудной клетки для выявления шейного ребра;
- иммунологические исследования (определение ревматоидного и антинуклеарного факторов, иммуноглобулинов, циркулирующих иммунных комплексов, антител к рибонуклеопротеину и ДНК);
- осциллография/реовазография, ультразвуковая допплерография (анализ кровотока в пальцах), ангиография, лазерная допплеровская флоуметрия, цифровая плетизмография.
Диагноз «синдром Рейно» устанавливается только при наличии определенных четких критериев.
У пациента должны быть выявлены:
- сосудистый спазм;
- симметричное расположение сосудистых атак;
- прощупывание пульсации артерий (показатель должен быть в пределах нормы);
- регулярное повторение сосудистых атак (пациент находится под наблюдением врачей в течение 2-3 лет).
В последние годы наблюдается растущее внимание к широкопольной капилляроскопии ногтевого ложа, которая является усовершенствованной версией биомикроскопии. Этот метод позволяет максимально детализировать структурные изменения в области ногтевого ложа.
Лечение
Эффективность терапии во многом зависит от устранения факторов, способствующих нарушению работы сосудов. Чаще всего специалисты советуют кардинально пересмотреть свои привычки (например, отказаться от курения), но иногда может потребоваться смена места жительства или отказ от вредной работы. Тёплый климат способен значительно облегчить состояние – симптомы могут постепенно исчезнуть без необходимости медицинского вмешательства.
Если выполнить все рекомендации невозможно, пациенту может быть назначена медикаментозная терапия. Об этом стоит поговорить более подробно.
Медикаментозная терапия
Основное внимание уделяется сосудорасширяющим средствам, среди которых наибольшую эффективность демонстрируют антагонисты кальция:
- коринфар;
- нифедипин;
- кордафен;
- верапамил;
- дилтиазем;
- никардипин.
При прогрессирующей форме заболевания рекомендуется лечение Вазапростаном. Этот препарат вводится внутривенно капельно, курс составляет от 10 до 20 вливаний. Положительный эффект обычно проявляется после третьей процедуры, а его эффективность постепенно увеличивается.
Широко применяются также антиагрегантные препараты:
- пентоксифиллин;
- трентал;
- дипиридамол;
- агапурин;
- реополиглюкин и другие низкомолекулярные декстраны.
В некоторых случаях врач может назначить ингибиторы АПФ или блокаторы HS2-серотониновых рецепторов. При резком приступе можно использовать доступные средства, такие как тёплая вода (для согревания конечности), шершавая ткань, мягкий массаж или горячий напиток. Если приступ длительный, рекомендуется применять спазмолитические препараты.
Для этого делают инъекции:
- но-шпы;
- платифиллина;
- седуксена.
Медикаментозная терапия будет более эффективной в сочетании с дополнительными методами лечения.
Среди них можно выделить:
- рефлексотерапию;
- физиотерапию;
- экстракорпоральную гемокоррекцию (назначается при наличии системных коллагенозов);
- психотерапию;
- электрофорез;
- тепловые процедуры;
- акупунктуру;
- гипербарическую оксигенацию (включает подачу кислорода под давлением);
- регулирование периферического кровообращения (для этого используются стволовые клетки).
Подход к лечению всегда должен быть комплексным. Рекомендуется использовать препараты, снижающие вязкость крови, аппликации на поражённые участки и физиотерапию. Лечение может занять много времени, поэтому не стоит ожидать мгновенных результатов и важно следовать рекомендациям врача.
Профилактика
Синдром Рейно представляет собой прогрессирующее заболевание, однако не угрожает жизни человека. Спазмы затрагивают мелкие сосуды, не влияя на функционирование крупных органов. Частые приступы могут привести к серьезным кожным заболеваниям и даже отмиранию кончиков пальцев.
Для предотвращения приступов важно соблюдать определённые меры предосторожности и избегать факторов, способствующих их возникновению:
- курение;
- переохлаждение;
- деятельность, требующая значительного напряжения кистей;
- контакт с химическими веществами, которые могут спровоцировать сосудистые спазмы.
Народные средства следует рассматривать как дополнение к основному лечению. Рекомендуется проводить массаж с легкими поглаживаниями и похлопываниями по кончикам пальцев. Такой массаж способствует расширению капилляров и улучшению их кровоснабжения. Комбинация народной медицины с медикаментозной терапией и дополнительными методами может помочь замедлить прогрессирование заболевания.
Вопрос-ответ
Как правильно лечить болезнь Рейно?
Болезнь Рейно: лечение. Сначала назначают нифедипин, амлодипин, фелодипин или исрадипин, а в последующем – альфа-адреноблокатор празозин. Лечение болезни Рейно заключается также в изменении образа жизни. Важно избегать охлаждения, отказаться от курения, научиться релаксировать.
Что нельзя делать при болезни Рейно?
При болезни Рейно нельзя подвергать руки и ноги воздействию холода, так как это может усугубить симптомы. Также следует избегать стресса, курения и употребления кофеина, так как они могут спровоцировать спазмы сосудов. Рекомендуется носить теплую одежду и использовать согревающие средства для улучшения кровообращения.
Какой анализ показывает синдром Рейно?
Биохимический анализ крови. Синдром Рейно представляет собой сосудистое расстройство, характеризующееся эпизодами ишемии из-за спазма сосудов пальцев рук под воздействием холода и стресса.
Советы
СОВЕТ №1
Регулярно поддерживайте тепло в конечностях. Используйте перчатки и теплые носки, особенно в холодную погоду. Это поможет предотвратить спазмы сосудов и снизить риск обострения синдрома Рейно.
СОВЕТ №2
Избегайте стрессовых ситуаций и научитесь методам релаксации, таким как медитация или йога. Стресс может усугубить симптомы синдрома Рейно, поэтому важно находить способы расслабления и управления эмоциями.
СОВЕТ №3
Обратите внимание на свой рацион. Употребление пищи, богатой омега-3 жирными кислотами (например, рыба, орехи), может помочь улучшить кровообращение и снизить воспаление, что полезно при синдроме Рейно.
СОВЕТ №4
Регулярно консультируйтесь с врачом и проходите обследования. Это поможет контролировать состояние и при необходимости корректировать лечение, что особенно важно для предотвращения осложнений.