Развитие болезни
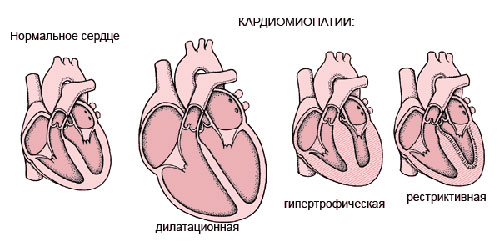
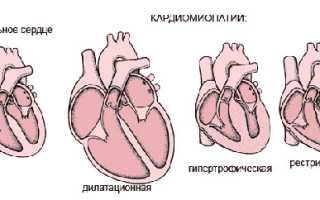
Термин «кардиомиопатия» используется для описания первичных нарушений в функционировании миокарда, причины которых остаются неясными. Пациенты с дилатационной кардиомиопатией составляют около 60% от общего числа таких больных.
Раннее обнаружение дисфункции представляет собой сложную задачу, так как на начальных этапах она полностью компенсируется организмом. Заболевание начинается с уменьшения количества активных миофибрилл — клеточных структур, отвечающих за сокращение сердечной мышцы. Параллельно происходит снижение энергетического обмена в клетках, что негативно сказывается на процессе перекачивания крови.
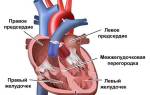
Расширение полостей сердца и прогрессирующая тахикардия на первых порах позволяют поддерживать необходимый уровень сердечного выброса. Показатели, такие как ударный объем (количество крови, выбрасываемой за одну систолу) и фракция выброса (объем крови, выбрасываемый желудочком в аорту), остаются в пределах нормы.
Тем не менее, ДКМП продолжает прогрессировать, и со временем могут развиться следующие осложнения:
- Увеличение массы миокарда желудочков.
- Нарушения работы сердечных клапанов.
- Застой крови в системе кровообращения.
- Снижение объема крови, выбрасываемого в аорту во время систолы.
- Развитие хронической сердечной недостаточности (ХСН).
- Кислородное голодание тканей.
На фоне ухудшения кровоснабжения организма начинает проявляться чрезмерная активность нейрогормональных систем.
Повышенный уровень гормонов негативно сказывается на составе крови и состоянии миокарда.
Застой крови и нарушения ее свертываемости могут привести к образованию тромбов в полостях сердца, которые затем могут перемещаться по крупным артериям и вызывать их закупорку.
Без должного лечения сократительная способность сердца продолжает снижаться. В условиях недостаточного кровоснабжения развивается дистрофия внутренних органов и тканей, что может привести к истощению и даже летальному исходу.
Врачи отмечают, что кардиомиопатия с дилатацией полостей сердца представляет собой серьезное заболевание, которое требует внимательного подхода к диагностике и лечению. Специалисты подчеркивают, что данная форма кардиомиопатии может развиваться как в результате генетических факторов, так и на фоне других заболеваний, таких как ишемическая болезнь сердца или артериальная гипертензия. Врачи акцентируют внимание на важности раннего выявления симптомов, таких как одышка, утомляемость и отеки, что может помочь предотвратить прогрессирование заболевания. Лечение часто включает медикаментозную терапию, направленную на улучшение функции сердца и снижение нагрузки на него. Врачи также рекомендуют регулярные обследования и контроль состояния пациента, чтобы адаптировать терапию в зависимости от динамики заболевания.

Причины. Факторы риска
Заболевание делится на два основных типа:
- Первичная, или идиопатическая дилатационная кардиомиопатия.
- Вторичная ДКМП.
Первичная форма относится к случаям, когда причина патологического процесса остается неизвестной. На сегодняшний день не установлены четкие диагностические критерии для подобных аномалий, однако специалисты предполагают, что основными факторами, способствующими развитию болезни, могут быть:
- Генетическая предрасположенность. У человека могут быть унаследованы врожденные особенности сердечной мышцы, которые делают ее более подверженной повреждениям.
- Аутоиммунные заболевания — такие как склеродермия, реактивный артрит, гломерулонефрит и системные васкулиты, которые могут приводить к аутоиммунному миокардиту (острому воспалению сердечной мышцы).
Вторичная форма развивается на фоне заболеваний, негативно влияющих на функционирование миокарда:
- Ишемическая болезнь сердца.
- Миокардит.
- Пороки клапанов сердца.
- Артериальная гипертензия.
- Вирусные инфекции (такие как герпес, гепатит, цитомегаловирус, грипп, вирусы Коксаки В).
- Интоксикация кокаином, злоупотребление алкоголем и табаком, а также лечение противоопухолевыми средствами.
- Гормональные нарушения, диеты, голодание, нехватка витаминов группы В, селена и карнитина в рационе.
- Эндокринные заболевания — такие как сахарный диабет, патологии надпочечников, гипофиза и щитовидной железы.
- Длительное физическое и психическое перенапряжение.
Значительное влияние на развитие заболевания оказывает наследственность. По статистическим данным, у одной трети пациентов были родственники, страдающие от ДКМП. Семейные формы болезни, как правило, имеют менее благоприятный прогноз.
Например, расширение камер сердца часто наблюдается у пациентов с синдромом Барта (генетическая аномалия), который сопровождается рядом кардиальных заболеваний.
| Симптом | Описание | Возможные причины |
|---|---|---|
| Одышка | Затрудненное дыхание, особенно при физической нагрузке или в положении лежа. | Увеличение размеров сердца, снижение эффективности насосной функции, застой крови в легких. |
| Утомляемость | Постоянная усталость и слабость. | Снижение доставки кислорода к тканям из-за недостаточной работы сердца. |
| Отеки | Накопление жидкости в нижних конечностях, иногда в животе и легких. | Застой крови в венозной системе из-за сниженной насосной функции сердца. |
| Тахикардия | Учащенное сердцебиение. | Попытка сердца компенсировать сниженную эффективность работы. |
| Головокружение/обморок | Связано с недостаточным кровоснабжением головного мозга. | Снижение сердечного выброса. |
| Боль в груди | Может быть связана с ишемией миокарда или растяжением сердечной мышцы. | Ишемическая болезнь сердца, увеличение размеров сердца. |
| Кашель | Может быть «влажным» из-за застоя жидкости в легких. | Застой крови в легких. |
Клинические проявления
Дилатационная кардиомиопатия (ДКМП) может долгое время не проявляться заметными симптомами, однако на эхокардиограмме уже можно увидеть признаки расширения сердечных камер. Первые очевидные проявления этого заболевания часто связаны с замедлением кровообращения и снижением сердечного выброса до 45% (при норме 50–60%). Ухудшение состояния сопровождается следующими симптомами:
- Одышка, которая сначала возникает только при физической активности, а затем появляется и в покое, усиливаясь в положении лежа (ортопноэ).
- Приступы удушья (сердечная астма или отек легких) в запущенных случаях. Эти приступы сопровождаются упорным кашлем с выделением мокроты, в которой могут быть видны прожилки крови. У пациента наблюдается цианоз (посинение) губ, ногтей и кончика носа. Обычно такие приступы происходят ночью.
- Чувство тяжести в ногах, мышечная слабость и повышенная утомляемость.
- Отечность конечностей, которая усиливается к вечеру и проходит к утру.
- Тупые боли в области печени и водянка брюшной полости (симптомы правожелудочковой недостаточности).
- Приступы тахикардии (учащенное сердцебиение), ощущение «замирания» сердца, обмороки и головокружение.
- Проблемы с почками (частое или редкое мочеиспускание, изменения в объеме выделяемой мочи).
- Нарушения со стороны центральной нервной системы — проблемы с памятью, бессонница, резкие перепады настроения.
- Тромбоэмболия. Риск отрыва тромба возрастает при наличии мерцательной аритмии.
- Кардиалгии (боли в груди с атипичной локализацией).
При тяжелой форме ДКМП пациент вынужден спать в полусидячем положении, чтобы облегчить дыхание. Живот увеличивается из-за скопления жидкости, а в легких слышны булькающие хрипы. Лицо, стопы и кисти рук отекают, а любое движение усиливает одышку.
Прогноз для пациентов с дилатационной кардиомиопатией на поздних стадиях, как правило, неблагоприятен. Основными причинами летального исхода становятся отрыв тромба или прогрессирующая сердечная недостаточность.
Кардиомиопатия с дилатацией полостей сердца вызывает множество обсуждений среди пациентов и медицинских специалистов. Многие пациенты отмечают, что это заболевание часто сопровождается усталостью, одышкой и отеками, что значительно снижает качество жизни. Врачебные комментарии подчеркивают важность ранней диагностики и регулярного мониторинга состояния, так как это может предотвратить серьезные осложнения. Люди делятся своими историями о том, как изменился их образ жизни после диагноза: кто-то начал заниматься спортом, другие пересмотрели свои привычки в питании. Также активно обсуждаются новые методы лечения и исследования, которые открывают перспективы для улучшения состояния пациентов. Важно, чтобы люди знали о поддерживающих группах, где можно обменяться опытом и получить моральную поддержку.

Диагностические мероприятия
Постановка диагноза представляет собой сложную задачу, так как до сих пор не разработаны четкие критерии для определения данной болезни. Врач-кардиолог, как правило, использует метод исключения. Если у пациента не обнаружены другие сердечные заболевания с аналогичными симптомами, то можно заподозрить наличие дилатационной кардиомиопатии.
Существуют также несколько характерных признаков, указывающих на ДКМП: учащенное сердцебиение, увеличение размеров сердца, недостаточность клапанов, хрипы в легких, увеличенная печень и набухшие вены на шее.
После сбора первичных данных и тщательного осмотра кардиолог назначает ряд лабораторных исследований:
- Общий анализ крови и мочи. Эти результаты помогут выявить изменения, характерные для заболевания: наличие белка в моче, пониженный уровень гемоглобина, а также изменения в составе крови.
- Биохимический анализ крови для оценки функционирования почек и печени. Определяются уровни мочевой кислоты, холестерина, билирубина и печеночных ферментов.
- Подробная коагулограмма. Это исследование позволяет выявить наличие тромбов и оценить свертываемость крови.
- Иммунологический анализ крови, который помогает обнаружить аутоиммунные расстройства и уровень антител.
Инструментальная диагностика
Исследования подобного типа позволяют оценить степень растяжения полостей сердца, его размеры и состояние сердечной мышцы, а также выявить или опровергнуть наличие опухолей и врожденных аномалий.
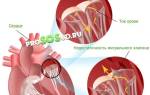
Электрокардиография и холтеровское мониторирование служат для диагностики гипертрофии желудочков, нарушений сердечного ритма и мерцательной аритмии.
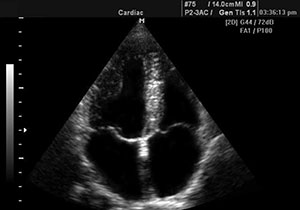
Эхокардиография предоставляет информацию о размерах желудочковых камер, признаках застоя крови и толщине миокарда.
Рентгенография обычно назначается пациентам с избыточной массой тела, если другие методы исследования оказываются недостаточно информативными. На рентгеновском снимке четко видно увеличенное сердце, имеющее шаровидную форму.
Анализ сердечных шумов (фонокардиограмма) позволяет выявить недостаточность клапанов, которые не способны предотвратить обратный ток крови через расширенные отверстия желудочков.
Для более точной диагностики применяются инвазивные методы обследования:
- Коронароангиография. В сосудистую систему и полости сердца вводится контрастное вещество, что позволяет получить четкое изображение органа и выявить застойные явления в кровотоке.
- Биопсия миокарда. Этот метод используется для оценки состояния сердечной мышечной ткани. Для анализа берется небольшой фрагмент сердечной мышцы вместе с эндокардом. Чем сильнее повреждены волокна, тем менее благоприятный прогноз.
- Радионуклидная вентрикулография. В кровь пациента вводится радиоактивный препарат. С помощью снимков можно обнаружить выраженную дилатацию камер и снижение сократительной способности сердца, а также оценить толщину стенок.
- Ангиография сосудов. В кровоток вводится контрастное вещество, что позволяет оценить состояние сосудов и наличие тромбов.
По итогам обследования врач может направить пациента на консультацию к другим специалистам.

Терапия заболевания
Лечение дилатационной кардиомиопатии носит симптоматический характер. Основные направления терапии включают:
- Коррекцию сопутствующих заболеваний.
- Устранение факторов риска.
- Контроль аритмии.
- Профилактику тромбоэмболических осложнений.
В первую очередь врач порекомендует пациенту с ДКМП изменить образ жизни и ввести определенные ограничения:
- Полный отказ от алкоголя и курения.
- Снижение массы тела и контроль артериального давления. Это поможет предотвратить дальнейшие повреждения сердечной мышцы.
- Ограничение потребления жидкости до 5–7 стаканов в день и соли до 3 г, особенно при наличии отеков. Рекомендуется ежедневно взвешиваться для своевременного выявления нарушений водного баланса.
- Поддержание умеренной физической активности.
- Исключение антиаритмических и нестероидных противовоспалительных средств.
- Применение антикоагулянтной терапии (в случае угрозы тромбоэмболии или наличия фибрилляции предсердий).
Консервативное лечение
Больному необходимо сразу же подготовиться к длительному приему лекарств.
Препараты предназначены для предотвращения осложнений. Для замедления прогрессирования хронической сердечной недостаточности (ХСН) применяются следующие медикаменты:
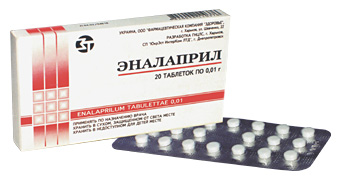
- Ингибиторы АПФ (например, Эналаприл, Периндоприл, Рамиприл). Эти средства могут быть назначены на любой стадии заболевания. Они помогают предотвратить некроз тканей, снижают активность нейрогормональных систем и уменьшают гипертрофию сердечной мышцы.
- Бета-адреноблокаторы (такие как Атенолол, Метопролол). В первые дни приема этих препаратов состояние пациента может ухудшиться, однако со временем наблюдается положительная динамика. Давление стабилизируется, отеки уменьшаются, а частота сердечных сокращений снижается.
- Диуретики. Эти препараты назначаются всем пациентам с дилатационной кардиомиопатией (ДКМП). Они способствуют выведению из организма избыточной воды и солей.
- Сердечные гликозиды (например, Строфантин, Дигоксин) — это препараты растительного происхождения. Их назначают при аритмиях и недостаточной сократительной способности желудочков.
Для лечения тромбоэмболии применяются дезагреганты, антикоагулянты и тромболитики.
Оперативное лечение
Показания к проведению хирургического вмешательства определяются исключительно индивидуально, так как операция на ослабленном сердце может привести к летальному исходу.
На сегодняшний день трансплантация сердца считается наиболее эффективным методом лечения ДКМП. Выживаемость пациентов достаточно высока: спустя 10 лет после операции 72% пациентов остаются в живых. Однако этот метод не может быть широко распространен из-за высокой стоимости процедуры и нехватки донорских органов.
Современная кардиохирургия предлагает следующие методы лечения:
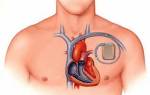
- Имплантация электрокардиостимулятора.
- Установка экстракардиального сетчатого каркаса, который способствует постепенному уменьшению расширенных полостей сердца.
- Частичная вентрикулоэктомия (ремоделирование увеличенного левого желудочка).
- Протезирование клапанов сердца, которые утратили свою функциональность.
- Имплантация механических насосов в верхушку левого желудочка для улучшения перекачивания крови в аорту.
У детей кардиомиопатия может быть как врожденной, так и развиваться в результате родовых травм, тяжелой асфиксии или острых вирусных инфекций. Лечение в таких случаях аналогично тому, что применяется у взрослых.
Использование народных средств при ДКМП имеет ограниченную эффективность. Хотя можно поддержать организм настоями календулы, калины или пустырника, остановить дилатацию желудочков таким образом не удастся. Прогноз заболевания, как правило, неблагоприятный: в течение первых пяти лет от болезни умирает половина пациентов.
Существует высокий риск внезапной смерти из-за эмболии или аритмии. Всем кровным родственникам пациентов с ДКМП рекомендуется пройти обследование, чтобы при выявлении патологии начать раннее лечение.
Вопрос-ответ
Что значит дилатация полостей сердца?
Дилатация камер сердца — патологическое состояние, сопровождающееся увеличением объёма камер сердца без изменения толщины сердечной стенки. Как правило, данное состояние не является самостоятельным заболеванием, а указывает на врождённую или приобретённую патологию.
Что такое дилатационная кардиомиопатия простыми словами?
Дилатационная кардиомиопатия (ДКМП) представляет собой состояние, при котором способность сердца качать кровь снижается из-за увеличения и ослабления левого желудочка, главной насосной камеры сердца. Зачастую это не позволяет сердцу наполниться кровью, как следует.
Можно ли жить с дилатационной кардиомиопатией?
Прогноз дилатационной кардиомиопатии зависит от своевременности диагностики и адекватности терапии. При выявлении патологии на ранней стадии шансы на продолжительную полноценную жизнь высокие. Если же игнорировать выраженные проявления болезни, то прогноз неблагоприятный.
Что такое дилатация полостей сердца?
Дилатационная кардиомиопатия (ДКМП) – заболевание сердца, главным признаком которого является резкое расширение (растяжение) его полостей без утолщения стенок. ДКМП – типичный пример кардиомегалии, т. е. увеличения размеров сердца.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Если у вас есть предрасположенность к сердечно-сосудистым заболеваниям или вы замечаете симптомы, такие как одышка или усталость, важно своевременно обратиться к врачу для диагностики и контроля состояния сердца.
СОВЕТ №2
Следите за своим образом жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, могут значительно снизить риск развития кардиомиопатии и улучшить общее состояние сердечно-сосудистой системы.
СОВЕТ №3
Обратите внимание на управление стрессом. Хронический стресс может негативно влиять на здоровье сердца. Практикуйте методы релаксации, такие как медитация, йога или глубокое дыхание, чтобы поддерживать эмоциональное и физическое благополучие.
СОВЕТ №4
Обсуждайте с врачом возможные варианты лечения и контроля заболевания. Если у вас уже диагностирована кардиомиопатия, важно быть в курсе всех доступных методов лечения и следовать рекомендациям специалиста для управления состоянием и предотвращения осложнений.