Диагностика болезни Крона проводится с учетом данных анамнеза заболевания, клинических проявлений, эндоскопических и гистологических изменений, характерных для этой патологии. Для уточнения диагноза применяются различные лабораторные исследования, включающие и серологические тесты. Раннее выявление патологии необходимо для назначения своевременного лечения и предупреждения тяжелых инвалидизирующих осложнений.
Этапы выявления болезни Крона
Алгоритм диагностических мероприятий по определению диагноза гранулематозного колита начинается с выяснения:
- жалоб;
- анамнеза;
- объективного осмотра пациента с выявлением характерных клинических симптомов заболевания;
- анализа на болезнь Крона;
- лабораторной диагностики;
- инструментальных исследований.
В диагностике важны все перечисленные этапы.
Поскольку однозначных специфических критериев диагностирования болезни Крона (БК) не существует, распознавать заболевание приходится в первую очередь на основании анамнеза, жалоб и симптомов на момент осмотра. Трудности в постановке правильного диагноза и назначении соответствующей терапии заключаются в том, что патология до конца не изучена, не установлены точные причины ее возникновения. Считается, что в развитии БК играет роль генетический фактор и наследственность: если у близкого родственника выявлено это заболевание, риск появления в следующем поколении возрастает в 10 раз, а частота составляет 17%. Поэтому необходимо тщательно выяснять семейный анамнез и наследственность.
Необходимо также уточнить имеющиеся в анамнезе у ребенка и у взрослого человека:
- непереносимость пищевых продуктов, аллергологические реакции в прошлом;
- корь, острые кишечные инфекции в недавнем прошлом;
- поездки в южные страны;
- длительный прием медикаментов, особенно НПВП (увеличивают риск развития БК) и антибактериальных препаратов;
- аппендэктомию;
- вредные привычки (курение).
После изучения анамнеза жизни и заболевания переходят к следующим шагам диагностики — второму этапу (осмотру).
При осмотре обращают внимание на следующее:
- состояние кожных покровов (бледность или желтушность, наличие эритемы, высыпаний, сухость, трещины и язвы в углах рта);
- болезненность живота при пальпации (область максимальной болезненности, увеличение печени, селезенки, пальпаторное состояние кишечника);
- состояние прямой кишки и ее сфинктеров при пальцевом исследовании, наличие крови на перчатке.
Третий этап — тест на болезнь Крона. Тестирование заключается в заполнении специального опросника и подсчете общего количества баллов по результатам ответов. Если их набралось 8 и более — необходимо продолжать обследование болезни Крона из-за высокой вероятности ее наличия.
Врачи подчеркивают важность ранней диагностики болезни Крона, так как это заболевание может значительно ухудшить качество жизни пациента. На начальных этапах симптомы могут быть неявными, что затрудняет их распознавание. Специалисты рекомендуют обращать внимание на такие проявления, как хроническая диарея, боли в животе и потеря веса. Для диагностики врачи используют комплексный подход, включая анализы крови, кала и эндоскопические исследования. Кроме того, современные методы визуализации, такие как МРТ и КТ, позволяют выявить воспалительные изменения на ранних стадиях. Регулярные медицинские осмотры и консультации с гастроэнтерологом могут помочь в своевременном выявлении заболевания и начале необходимого лечения.

Распознавание симптомов
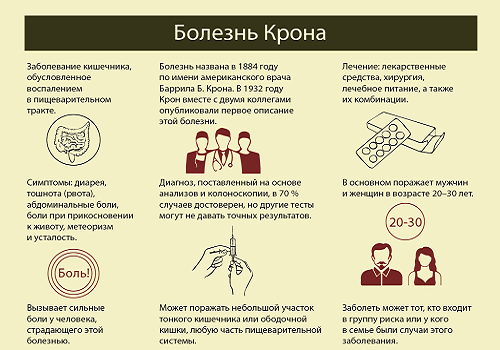
Симптомы болезни Крона напоминают проявления целого ряда других заболеваний, протекающих с поражением стенки кишечника: как органическим, так и функциональным (неспецифический язвенный колит, синдром раздраженного кишечника, аппендицит). БК имеет хроническое течение с чередованием обострений и ремиссий. Длительность этих стадий зависит от адекватности проводимого лечения, диеты, образа жизни. При правильно назначенной терапии период ремиссии может быть длительным. Пациент чувствует себя в это время относительно удовлетворительно.
При обострении появляются основные симптомы БК:
- Понос от 10 до 20 раз в сутки (в зависимости от тяжести и продолжительности процесса) с примесью крови. Частый стул вызывает нарушение всасывания и обезвоживание. Кровь появляется при Крон-колите, когда поражается толстый кишечник. При другой локализации (желудок, пищевод, тонкий кишечник) кровь в стуле отсутствует.
- Боль в животе с различной локализацией и интенсивностью отмечается в 85-90% случаев. Зависит от глубины патологических изменений, распространенности болезни и тех отделов пищеварительного тракта, где развиваются гранулемы (узелки).
- Снижение или отсутствие аппетита.
- Резкая потеря массы тела — связана с нарушением всасывания питательных веществ в стенке кишечника.
- Метеоризм.
Выраженный воспалительный процесс в период обострения сопровождается:
- Постоянный изматывающий фебрилитет (повышение температуры до 38°С, в тяжелых случаях — до 39°С).
- Анемия с ее характерными проявлениями (нарастающей резкой слабостью, немотивированной усталостью, головокружением, тахикардией, одышкой при незначительных физических нагрузках и ходьбе). Анемия связана с нарушением всасывания в кишечнике железа, витамина В12, фолиевой кислоты. Если заболевание продолжается много месяцев или лет, признаки нехватки железа – В12 – фолиеводефицитной анемии нарастают. Появляется выраженная бледность или желтушность кожи, ее сухость, ломкость ногтей и волос, увеличение селезенки. Нарастает слабость — пациент чувствует себя разбитым даже после полноценного длительного отдыха, исчезает аппетит, развиваются депрессивные состояния и психические отклонения.
- Значительное отставание физического и полового развития от сверстников у детей с БК.
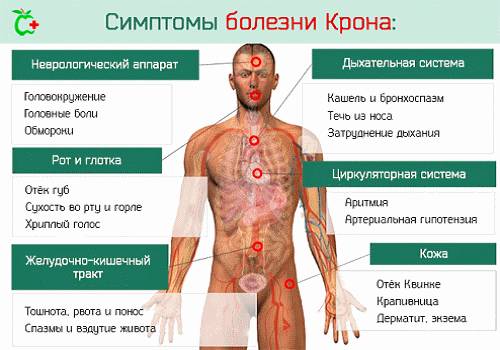
Если патология поражает верхние отделы пищеварительного тракта, наблюдается:
- афтозный стоматит;
- тошнота;
- рвота;
- желудочные кровотечения.
Помимо перечисленных признаков болезни, возникают внесистемные проявления:
- поражения кожи (дерматит, крапивница, узловая эритема);
- сосудов (васкулит);
- суставов (моноартртриты, артралгии);
- глаз (увеит, конъюнктивит);
- почек (МКБ за счет усиленного всасывания оксалатов).
В связи с многообразием симптомов со стороны практически всех органов и систем организма заболевание отнесено к аутоиммунным. Это затрудняет его диагностику и лечение.
Радиологическая и эндоскопическая диагностика
Эндоскопические и радиологические (МРТ, КТ, рентгенодиагностика) обследования — это методики, направленные на уточнение локализации и протяженности заболевания для подбора оптимальной терапии.
К эндоскопическим методам относятся:
- ЭФГДС (эзофагофиброгастроскопия) — исследование верхних отделов пищеварительного тракта, включая луковицу ДПК;
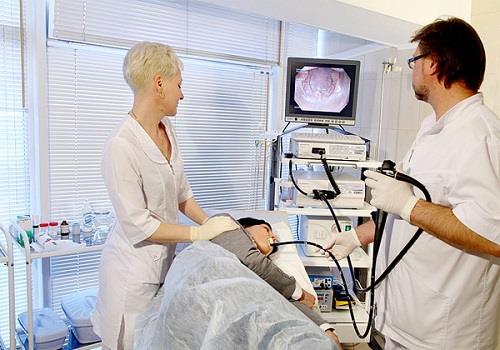
- илеоколоноскопия (КС) — для оценки конкретных участков поражения и их распространенности в кишечнике. Это метод первой линии для выявления терминального илеита и мелких дефектов слизистой. По информативности он сопоставим с лучевыми методами (КТ, МРТ).
С помощью ЭФГДС и КС выявляются все патологические изменения в слизистой пищеварительного тракта:
- воспаление в виде участков гиперемии и отека — их может быть несколько в разных отделах пищеварительного тракта;
- эрозии;
- язвы;
- рубцы;
- характерный вид измененной слизистой оболочки кишечника — «булыжная мостовая»;
- участки стеноза;
- свищи;
- обильное количество гноя и крови.
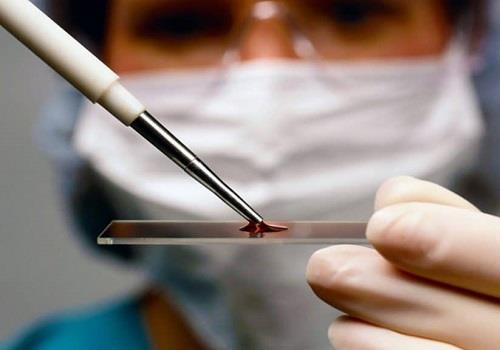
Оба эндоскопических метода позволяют при необходимости взять биопсийный материал для гистологического исследования.
При имеющихся противопоказаниях к этим исследованиям применяются лучевые способы:
- МРТ (магнитно-резонансная энтерография);
- КТ (компьютерная томография);
- контрастная рентгенография.
Это стандарт обследования в диагностике БК. Перечисленные методы дополняют результаты эндоскопии, но нередко используются как самостоятельные обследования. Благодаря им можно определять:
- локализацию повреждения;
- его протяженность;
- толщину и повреждения кишечной стенки, окружающих органов;
- вовлечение в процесс регионарных лимфатических узлов.
МРТ основана на явлении ядерно-магнитного резонанса. По сравнению с КТ, метод более безопасен, поскольку отсутствует воздействие ионизирующего излучения. Относится к исследованиям первого ряда. Проводится с применением пероральных контрастных препаратов.
КТ — золотой стандарт лучевой терапии для определения внекишечных изменений при БК и осложнений.
Обзорная рентгенограмма брюшной полости с предварительным контрастированием может показывать:
- раздутые петли кишечника;
- стриктуры;
- асимметричные участки;
- глубокое изъязвление;
- кишечную непроходимость.
Применяется также ирригоскопия – рентгенологический метод, с помощью которого исследуется толстая кишка. Контрастное вещество водится ретроградно. Рентген кишечника, проведенный таким способом, относится к наиболее безопасным. Он позволяет диагностировать практически всю патологию исследуемого органа.
С помощью лучевых методов дифференцируется воспаление и фиброз, с высокой точностью определяются абсцессы, свищи, перианальные воспаления. В зависимости от тяжести патологического процесса и длительности его течения врач индивидуально выбирает определенную, наиболее подходящую методику, дает рекомендацию к ее проведению. Рентгеновский способ – самый простой и доступный из лучевых диагностических исследований.
Дополнительно применяются:
- Видеокапсульная эндоскопия (ВКЭ) — этот способ позволяет получить высококачественное изображение состояния стенок тонкого отдела кишечника в режиме реального времени. При проведении колоноскопии тонкая кишка недоступна к осмотру: труба прибора вводится до границы тонкого кишечника. При ВКЭ специальная капсула, напоминающая форму лекарственного препарата, проглатывается и проходит через весь пищеварительный тракт.
- УЗИ — скриннинговый метод из-за его доступности, полной безопасности и удобства.
Сонографический метод удобен для осмотра и диагностики нескольких отделов кишечника:
- илеоцекального;
- сигмовидного;
- восходящего и нисходящего ободочной кишки.
Диагностика болезни Крона вызывает много обсуждений среди пациентов и врачей. Многие отмечают, что раннее выявление заболевания значительно улучшает качество жизни и позволяет избежать серьезных осложнений. Люди делятся опытом, как важно обращать внимание на первые симптомы, такие как хроническая диарея, боли в животе и потеря веса. Некоторые пациенты подчеркивают, что регулярные обследования и консультации с гастроэнтерологом помогают выявить болезнь на ранних стадиях. Также активно обсуждаются современные методы диагностики, включая эндоскопию и МРТ, которые позволяют получить более точные результаты. Важно, чтобы пациенты не игнорировали свои симптомы и своевременно проходили обследования, ведь это может сыграть решающую роль в успешном лечении.

Лабораторные и серологические маркеры
Из лабораторных исследований назначаются анализы крови:
- Общеклинический (определяются анемия, лейкоцитоз, повышенная СОЭ).
- Биохимические (положительный С-реактивный белок как маркер воспаления, гипер- и диспротеинемия, повышенный билирубин, трансаминазы, щелочная фосфата).
- Серологические тесты не являются специфическими, но дополняют диагностику. Основным из всех проводимых в настоящее время тестов является выделение из крови антител к дрожжам сахаромицетов — ASCA.
Важное значение имеет исследование кала. Проводится:
- изучение уровня кольпротектина – специфического белка, рост которого свидетельствует о наличии выраженного воспаления, его появление возможно при болезни Крона, НЯК, острых кишечных инфекциях, раке;
- копрология – необходимо проверять непереваренные пищевые волокна, капли жира, слизь, которые свидетельствуют о нарушении процессов всасывания;
- выявление скрытой крови;
- бакпосев.
Дифференциальная диагностика
Дифдиагностика болезни Крона проводится:
- с неспецифическим язвенным колитом;
- с аппендицитом — при выраженном болевом симптоме;
- с синдромом раздраженного кишечника.
Также необходимо исключить еще ряд тяжелых заболеваний, которые имеют сходные клинические проявления:
- саркоидоз;
- туберкулез кишечника;
- рак;
- острые кишечные инфекции;
- системные заболевания соединительной ткани — склеродермию, системную красную волчанку, дерматомиозит;
- лучевой колит;
- ЖКБ;
- болезнь Бехчета — системный васкулит с поражением слизистой кишечника.

Проблемы диагностики и классификации болезни Крона
Сложной проблемой является дифдиагностика болезни Крона и неспецифического язвенного колита. Они относятся к хронической патологии кишечника, имеют сходные жалобы, течение, клиническую симптоматику. Даже при тщательной диагностике каждый десятый случай остается невыясненным и классифицируется как неуточненный колит.
Как отличить болезнь Крона от неспецифического язвенного колита (НЯК)?
Неспецифический язвенный колит и болезнь Крона составляют группу воспалительных заболеваний кишечника (ВЗК). Они имеют сходный патогенез — снижение активности иммунной системы и, возможно, одинаковые причины развития. Этиология этих патологий до конца не изучена. Механизм появления глубоких изменений в слизистой оболочке кишечной стенки при НЯК имеет сходство с такими же при болезни Крона. Клинические проявления и жалобы пациента практически одинаковы. Это значительно затрудняет дифдиагностику на основании только жалоб и объективного статуса.
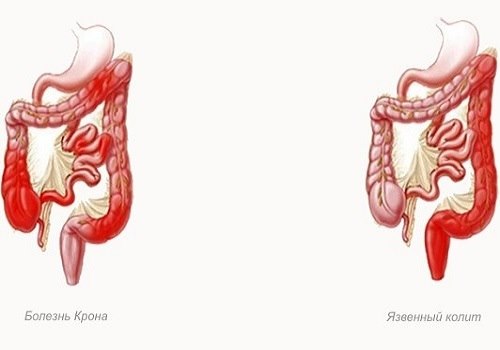
Существуют принципиальные различия этих патологий:
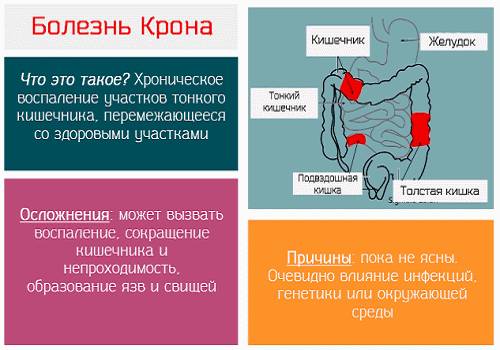
- При БК поражается любой отдел пищеварительного канала — от слизистой ротовой полости до прямой кишки (включая пищевод, желудок, тонкую кишку). При НЯК поражается только толстый отдел.
- При БК происходит трансмуральное поражение стенки кишечника, при НЯК в патологический процесс вовлекается исключительно слизистая оболочка.
- Воспалительный процесс при болезни Крона носит сегментарный характер: эрозии, язвы, трещины, гранулемы могут развиваться в одном или нескольких изолированных участках, которые четко отделены от здоровых тканей. Области поражения могут локализоваться в разных отделах пищеварительной трубки — в тонком или толстом кишечнике, пищеводе, желудке, ротовой полости. Их величина также различна — от участков менее 30 см до 100 см в сумме. НЯК начинается с поражения прямой кишки, после чего распространяется восходящим путем.
- БК характеризуется развитием осложнений: образуются свищи, фистулы, стриктуры, ректальные трещины. При НЯК из-за поражения только слизистой оболочки тяжелых осложнений не развивается.
Правильно установить диагноз помогает эндоскопическое исследование — КС или ФГДС:
- При НЯК определяется диффузный воспалительный процесс, распространяющийся по всей протяженности толстой кишки.
- При болезни Крона колоноскопия выявляет характерную картину в виде бугристой стенки кишечника по типу «булыжной мостовой», когда множественные поперечные и продольные язвенные дефекты разделены узкими участками неповрежденной ткани. Имеется множество гранулем (узелков), которые пронизывают всю слизистую и выходят за ее пределы — в лимфоузлы и брыжейку.
Серологические тесты также различаются:
- при НЯК выявляются антинейтрофильные антитела (pANCA);
- при БК — ASCA.
К кому в поликлинике обратиться при подозрении на заболевание?
Болезнь названа именем американского гастроэнтеролога Барилла Крона, который в 1932 году впервые диагностировал, описал 14 случаев и опубликовал свои наблюдения. Ведущим клиническим проявлением этой патологии является диарея и боль в животе. Поэтому при появлении таких признаков необходимо обратиться к гастроэнтерологу, при его отсутствии — к терапевту.
Учитывая, что заболевание является мультисистемным и полисимптомным, с поражением многих органов, первые признаки могут возникать в виде:
- изменений на коже;
- патологических процессов, затрагивающих глаза;
- боли в суставах;
- резкой слабости, тахикардии и одышки;
- МКБ при изменениях в почках;
- ЖКБ;
- резкого исхудания, отсутствия аппетита, длительного фебрилитета.
В связи с такой разнообразной клинической картиной пациент может в первый раз обратиться к специалисту по доминирующим признакам патологии — дерматологу, ревматологу, кардиологу, хирургу, онкологу, инфекционисту. При детальном опросе и осмотре он будет перенаправлен для дальнейшего обследования к профильному врачу.
Перечень клиник, специализирующихся на диагностике и лечении болезни Крона
Лечением болезни Крона занимаются во многих крупных городах России. Только в Москве существует 12 клиник с примерно одинаковым высоким рейтингом. Они оснащены новейшим оборудованием для проведения оперативного лечения. Высококвалифицированные опытные специалисты владеют различными хирургическими техниками.
Некоторые из известных крупных клиник, в которые можно обратиться для диагностики и лечения болезни Крона:
- Национальный медико-хирургический центр имени Н.И. Пирогова.
- Главный военный клинический госпиталь имени Н.Н. Бурденко.
- Российский научный центр хирургии имени академика Б.В. Петровского.
- Европейский медицинский центр.
Это ведущие медицинские учреждения. В них проводят лечение болезни Крона по высоким международным стандартам. Об этом свидетельствует и огромный поток больных, их положительные отзывы.
Для достижения длительной и стойкой ремиссии болезни Крона, улучшения качества жизни при этой патологии необходимо своевременно обращаться к врачу для диагностики и назначения адекватного лечения.
Вопрос-ответ
Какой анализ покажет болезнь Крона?
Болезнь Крона: анализы для диагностики и интерпретация. Общий анализ крови (показывает воспаление и анемию). Биохимия крови (оценка уровня белков, железа, электролитов). Иммунологические тесты (определение антител к Saccharomyces cerevisiae – ASCA).
Какой симптом позволяет заподозрить болезнь Крона?
Болезнь Крона относится к хроническим воспалительным заболеваниям, протекающим с обострениями и ремиссиями. Симптомы патологии разнообразны и не всегда ярко выражены. К ним относятся диарея, тошнота, спазмы в животе, субфебрильная температура, изменение характера аппетита, снижение веса, утомляемость.
Можно ли увидеть болезнь Крона на УЗИ?
Ультразвуковое исследование кишечника является основным способом обнаружения болезни Крона, инвагинации, нарушений внутренней структуры кишки. Благодаря демократичной цене и отсутствию боли метод рекомендован не только взрослым, но и детям.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Если у вас есть предрасположенность к заболеваниям кишечника или в вашей семье были случаи болезни Крона, важно регулярно посещать гастроэнтеролога для раннего выявления возможных проблем.
СОВЕТ №2
Обратите внимание на симптомы. Ранние признаки болезни Крона могут включать хроническую диарею, боли в животе, потерю веса и усталость. Если вы заметили эти симптомы, не откладывайте визит к врачу.
СОВЕТ №3
Ведите дневник питания и симптомов. Записывайте, что вы едите и как это влияет на ваше самочувствие. Это поможет вам и вашему врачу выявить возможные триггеры и лучше понять, как ваше питание может влиять на здоровье кишечника.
СОВЕТ №4
Изучайте информацию о болезни Крона. Знание о симптомах, методах диагностики и лечения поможет вам быть более осведомленным и активным в управлении своим здоровьем. Читайте статьи, книги и общайтесь с медицинскими специалистами.