Общие сведения
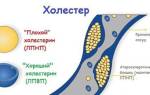
Жировые компоненты в крови играют важную роль в формировании клеток и обеспечении нормального функционирования всех органов и систем человеческого организма. Эту задачу выполняет так называемый хороший холестерин. Однако наличие «плохого» холестерина также необходимо, но только в разумных пределах.
Баланс между этими двумя типами холестерина определяется общим уровнем холестерина, который должен находиться в пределах 3-5 ммоль/л. Если эти показатели превышены или понижены, это может указывать на наличие патологических процессов.
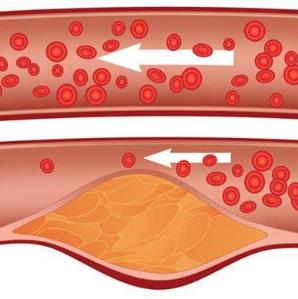
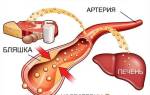
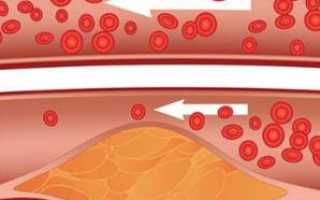
Нарушение обмена холестерина часто приводит к накоплению избыточного жира в биологических тканях, что негативно сказывается на состоянии сосудов и других органов.
Наиболее серьезные последствия такого состояния включают развитие атеросклероза, ожирения и, как следствие, риск инсульта или инфаркта.
Таким образом, гиперхолестеринемия представляет собой опасный синдром, который не только сигнализирует о патофизиологических нарушениях, но и может приводить к эндокринным и психологическим проблемам. Важную роль в этих нарушениях играет пренебрежение правильным питанием.
Гиперхолестеринемия представляет собой состояние, при котором уровень холестерина в крови превышает норму. Врачи подчеркивают, что это может привести к серьезным последствиям для здоровья. Повышенный уровень холестерина способствует образованию атеросклеротических бляшек в сосудах, что увеличивает риск сердечно-сосудистых заболеваний, таких как инфаркт миокарда и инсульт. Специалисты отмечают, что факторы риска включают неправильное питание, малоподвижный образ жизни и генетическую предрасположенность. Для предотвращения гиперхолестеринемии рекомендуется следить за рационом, увеличивать физическую активность и регулярно проходить медицинские обследования. Врачи акцентируют внимание на важности ранней диагностики и контроля уровня холестерина, чтобы минимизировать риск развития осложнений.

Симптомы и признаки
Гиперхолестеринемия характеризуется тем, что у нее отсутствуют ярко выраженные клинические симптомы, которые могли бы указывать на повышение уровня холестерина. Эти симптомы проявляются лишь в контексте заболеваний, вызванных влиянием повышенного холестерина на различные органы и системы организма.
Отклонения от нормы становятся заметными только в ходе анализа крови.
Для диагностики гиперхолестеринемии используются липидограмма или прямое измерение уровня холестерина в крови.
Показатели общего холестерина не дают полной картины о влиянии липопротеинов на стенки сосудов, поэтому для более точной оценки необходимо учитывать уровень «плохого» холестерина, который имеет низкую плотность.
Степень выраженности симптомов, связанных с заболеваниями сосудов, поврежденных холестериновыми отложениями, напрямую зависит от уровня их поражения. В результате могут возникнуть признаки тромбоза, стенокардии, инсульта или инфаркта миокарда.
| Характеристика | Описание | Опасность |
|---|---|---|
| Гиперхолестеринемия | Повышенное содержание холестерина в крови. | Повышенный риск сердечно-сосудистых заболеваний (ССЗ). |
| Типы холестерина | ЛПВП (липопротеины высокой плотности) – «хороший» холестерин; ЛПНП (липопротеины низкой плотности) – «плохой» холестерин; Триглицериды – тип жира в крови. | Высокий уровень ЛПНП и триглицеридов, низкий уровень ЛПВП увеличивают риск ССЗ. |
| Причины | Генетическая предрасположенность, неправильное питание (избыток насыщенных и транс-жиров, холестерина), малоподвижный образ жизни, ожирение, курение, диабет. | Усугубление и ускорение развития атеросклероза. |
| Симптомы | Часто протекает бессимптомно. | Отсутствие симптомов затрудняет раннюю диагностику и лечение. |
| Осложнения | Атеросклероз (отложение холестерина на стенках сосудов), ишемическая болезнь сердца (ИБС), инфаркт миокарда, инсульт, периферическая артериальная болезнь (ПАБ). | Серьезные заболевания, приводящие к инвалидности и смерти. |
| Диагностика | Анализ крови на липидный профиль (холестерин, ЛПВП, ЛПНП, триглицериды). | Ранняя диагностика позволяет начать своевременное лечение и снизить риск осложнений. |
| Лечение | Изменение образа жизни (диета, физическая активность), медикаментозная терапия (статины, фибраты). | Снижение уровня холестерина и предотвращение развития осложнений. |
Внешние проявления
Помимо лабораторных исследований, на наличие патологий могут указывать определенные внешние признаки:
- Ксантелазмы – это холестериновые отложения, которые формируются на веках. Они представляют собой плоские желтые образования, напоминающие маленькие узелки, и иногда могут совпадать по цвету с кожей.
- Ксантомы – это плотные небольшие узелки, состоящие из жироподобного вещества, в основном холестерина. Они обычно появляются над сухожилиями, особенно в области кистей рук.
- Липоидная дуга роговицы – это холестериновый ободок серого или белого оттенка, который располагается по краю роговицы глаза.
Пациент, не ощущая явных симптомов (например, болей), может находиться под серьезной угрозой для здоровья. Эта угроза исходит от незаметно развивающегося, но опасного состояния – атеросклероза, который может привести к серьезным сопутствующим заболеваниям.
Гиперхолестеринемия — это состояние, при котором уровень холестерина в крови превышает норму. Многие люди не осознают, что высокий уровень холестерина может привести к серьезным проблемам со здоровьем, таким как сердечно-сосудистые заболевания и инсульты. В разговоре о гиперхолестеринемии часто упоминаются ее причины, включая неправильное питание, малоподвижный образ жизни и генетическую предрасположенность. Люди делятся опытом, как изменение рациона и регулярные физические нагрузки помогли им снизить уровень холестерина. Некоторые отмечают, что важно регулярно проходить медицинские обследования, чтобы контролировать состояние своего здоровья. Однако многие все еще относятся к этому вопросу легкомысленно, не понимая, что игнорирование проблемы может иметь серьезные последствия. Обсуждения на эту тему подчеркивают важность осведомленности и профилактики, ведь здоровье — это то, что нельзя недооценивать.

Разновидности
В зависимости от причин, способствующих возникновению патологического синдрома, выделяют несколько типов гиперхолестеринемии:
- Первичная (или семейная гиперхолестеринемия). Этот тип передается от родителей (одного или обоих) и связан с генетическими нарушениями. Первичная форма заболевания обусловлена наличием у пациента дефектного гена, который отвечает за синтез холестерина.
- Гомозиготная. Это крайне редкая форма заболевания, при которой дефектные гены наследуются от обоих родителей.
- Гетерозиготная. Этот тип является более распространенным и возникает, когда аномальный ген передается только от одного из родителей.
Классификация по Фредриксону является общепринятой, однако определить конкретный вид заболевания по ней бывает непросто.
Вторичная гиперхолестеринемия возникает как результат различных заболеваний и состояний.
Что касается чистой гиперхолестеринемии, то ее развитие связано с нарушениями в работе эндокринной системы и метаболических процессов.
Особое внимание стоит уделить алиментарной гиперхолестеринемии, которая возникает из-за неправильного питания и чрезмерного потребления жирной и высококалорийной пищи.
Причины
Увеличение уровня холестерина может быть вызвано как наследственными факторами, так и различными заболеваниями и другими рисками.
Среди заболеваний, способствующих развитию гиперхолестеринемии, чаще всего встречаются:
- нарушения функции щитовидной железы (гипотиреоз);
- заболевания печени и почек;
- желчнокаменная болезнь;
- диабет;
- избыточный вес.
К числу наиболее распространенных факторов, способствующих возникновению этого состояния, можно отнести:
- наследственную предрасположенность;
- высокое кровяное давление;
- недостаток физической активности;
- влияние стресса;
- неумеренное использование медикаментов;
- злоупотребление алкоголем.
Врачи часто выделяют любовь к обильным застольям как одну из главных причин. Это явление является следствием безответственного отношения многих людей к своему здоровью.

Предрасположенность в зависимости от пола и возраста
В определенной степени риск развития гиперхолестеринемии зависит от категории, к которой относятся пациенты.
Среди взрослых наблюдаются различия в проявлениях заболевания в зависимости от пола. Например, мужчины старше 45 лет имеют более высокий риск возникновения этого синдрома. У женщин, достигших менопаузы, уровень холестерина в крови, как правило, значительно выше. У беременных женщин также часто фиксируется превышение нормальных значений.
Это указывает на то, что уровень жироподобного вещества не всегда является единственной причиной заболевания.
У детей гиперхолестеринемия встречается крайне редко. Это связано с тем, что холестерин необходим для нормального роста и развития организма ребенка. При наследственной (семейной) форме заболевания оно, как правило, выявляется в большинстве случаев только после 30-40 лет.
Диагностика
Предварительный и достаточно точный диагноз врач может установить, основываясь на анализе уровней обоих типов холестерина в крови пациента. Однако для более детального определения типа гиперхолестеринемии требуются более специфические методы диагностики:
- Сбор анамнеза в ходе общения с пациентом.
- Выявление перенесенных заболеваний и наличие наследственной предрасположенности, а также исключение или подтверждение генетических факторов заболевания.
- Измерение артериального давления.
- Проведение общих анализов крови и мочи для исключения воспалительных процессов.
- Биохимический анализ крови на уровень мочевой кислоты, сахара и креатинина.
- Иммунологическое обследование.
Ключевым методом диагностики остается липидограмма, которая позволяет определить уровень липопротеинов.
Важнейшими показателями являются уровни холестерина ЛПНП и триглицеридов (жиров, находящихся в таком же состоянии, как и в продуктах питания). Также учитываются показатели ЛПВП, которые являются антиатерогенными липидами.
Эти данные необходимы для расчета коэффициента атерогенности – соотношения между «плохим» и «хорошим» холестерином. Значения выше 3 единиц свидетельствуют о высоком риске развития заболеваний.
Методы лечения
Главной задачей в борьбе с гиперхолестеринемией является нормализация уровня холестерина. Для достижения этой цели используются лекарственные препараты, соблюдение диетических рекомендаций и различные методы народной медицины.
Использование лекарственных препаратов
Применение данных препаратов оправдано при значительных отклонениях уровня холестерина от нормы. В таких случаях назначаются следующие средства:
- Статины. Эти препараты эффективно снижают уровень холестерина низкой плотности (ЛПНП). Их популярность объясняется не только высокой результативностью, но и редким возникновением побочных эффектов. Однако их не рекомендуют пациентам с заболеваниями печени.
- Эзетимиб. Этот препарат препятствует всасыванию жировых веществ в кишечнике. Хотя его эффективность ниже, чем у статинов, побочные эффекты практически не наблюдаются.
- Секвестранты. Их основная функция заключается в выведении холестерина из организма. Возможные побочные эффекты могут затрагивать пищеварение и изменять восприятие вкуса.
- Фибраты. Эти препараты снижают уровень триглицеридов и способствуют увеличению содержания «хорошего» холестерина (ЛПВП).
- Омега-3. Полиненасыщенные жирные кислоты помогают стабилизировать уровень триглицеридов.
Для лечения тяжелых форм заболевания может потребоваться экстракорпоральный метод — процедура очищения крови с использованием специализированных аппаратов. Она проводится исключительно в стационарных условиях по указанию врача.
Нормализация питания
При умеренной гиперхолестеринемии рекомендуется использовать лечебную диету как один из эффективных методов. Основные принципы питания представлены в следующей таблице.
| Исключить из рациона | Продукты, способствующие снижению уровня холестерина |
| Жирные виды мяса. | Лосось и другие жирные рыбы. Омега-3 полиненасыщенные жирные кислоты способствуют повышению уровня холестерина высокой плотности (ЛПВП). |
| Жареные и острые блюда. | Оливковое масло. Содержит большое количество мононенасыщенных жирных кислот. |
| Маринады, копчености и колбасы. | Овес (овсяная каша). Бета-глюкан, содержащийся в овсе, помогает снижать уровень холестерина ЛПНП. |
| Выпечка и свежий белый хлеб. | Чай. Способствует предотвращению повышения ЛПНП. |
| Жирные молочные продукты. | Черный шоколад. Способствует повышению уровня ЛПВП. |
| Соленья и маринады. | Бокал красного вина в день. Снижает уровень ЛПНП. |
| Крепкие алкогольные напитки. | Чеснок. Помогает снижать уровень холестерина, предотвращает образование тромбов и снижает артериальное давление. |
| Ограничить потребление соли. | Орехи. Способствуют снижению холестерина, но их чрезмерное употребление может привести к увеличению веса. |
Следуя этим простым рекомендациям по изменению рациона, вы сможете не только нормализовать уровень холестерина, но и избавиться от лишних килограммов.
Рецепты народной медицины
Нормализация уровня холестерина в крови может быть достигнута с помощью народных средств.
Одним из самых действенных является простое средство, состоящее из чеснока, меда и лимона.
Для его приготовления в литровую банку с медом нужно добавить сок и измельченную цедру от 10 лимонов, а также такое же количество чеснока. Полученную смесь следует оставить на 7 дней в темном месте. Рекомендуется принимать не более 1 чайной ложки в день на протяжении 30 дней.
Перед началом использования данного рецепта обязательно проконсультируйтесь с врачом.
Профилактические мероприятия
Предотвратить повышение уровня холестерина в крови можно, следуя нескольким простым рекомендациям. Профилактика гиперхолестеринемии не требует особых усилий.
К основным мерам относятся:
- Коррекция рациона питания.
- Отказ от вредных привычек, таких как курение и употребление алкоголя.
- Регулярная физическая активность.
- Соблюдение рекомендаций врача.
Изменение образа жизни в соответствии с этими простыми правилами поможет не только избежать повышения уровня холестерина, но и предотвратить развитие серьезных заболеваний.
Возможные осложнения
Наиболее серьезным последствием гиперхолестеринемии является атеросклероз. Холестериновые отложения, формирующиеся на стенках артерий и сосудов, приводят к их ослаблению и сужению. Это может вызвать нарушения кровообращения, спазмы сосудов, а также инсульт или инфаркт.
При выявлении повышенного уровня холестерина важно пройти комплексное лабораторное и инструментальное обследование, а при необходимости — начать соответствующее лечение. Это поможет избежать серьезных осложнений и нежелательных последствий.
Вопрос-ответ
Почему возникает гиперхолестеринемия?
Гиперхолестеринемия — патологическое состояние, развивающееся на фоне повышенной концентрации общего холестерина в плазме крови. Причинами заболевания становятся эндокринные расстройства, генетические дефекты, отказ пациентов от сбалансированной диеты и т. д.
Чем грозит организму повышенный холестерин?
Чем опасен повышенный холестерин? Стенки сосудов теряют эластичность, образуются сгустки крови, которые могут полностью закупорить артерию. Тромбы становятся причиной инфаркта. Эти болезни приводят к инвалидизации человека и даже летальному исходу.
Какие препараты используются для лечения гиперхолестеринемии?
Чаще всего для лечения гиперхолестеринемии используются так называемые статины (симвастатин, аторвастатин, розувастатин, ловастатин, флувастатин, питавастатин). Механизм их действия состоит в снижении синтеза холестерина в печени.
Что нельзя при гиперхолестеринемии?
Откажитесь от колбасных изделий, жирного мяса, креветок, сливочного масла, свиного сала, топленого масла, твердых сыров, а также любых продуктов, содержащих кокосовое или пальмовое масло.
Советы
СОВЕТ №1
Регулярно проверяйте уровень холестерина. Это поможет вам выявить возможные проблемы на ранней стадии и принять меры для их устранения. Рекомендуется проходить анализы не реже одного раза в год, особенно если у вас есть предрасположенность к сердечно-сосудистым заболеваниям.
СОВЕТ №2
Следите за своим питанием. Уменьшите потребление насыщенных жиров и трансжиров, которые могут повышать уровень холестерина. Включите в рацион больше фруктов, овощей, цельнозерновых продуктов и полезных жиров, таких как оливковое масло и авокадо.
СОВЕТ №3
Ведите активный образ жизни. Регулярные физические нагрузки помогают снизить уровень «плохого» холестерина и повысить уровень «хорошего». Стремитесь к минимуму 150 минут умеренной физической активности в неделю.
СОВЕТ №4
Обсудите с врачом возможные медикаментозные препараты. Если изменения в образе жизни не приводят к желаемым результатам, ваш врач может порекомендовать лекарства для контроля уровня холестерина. Не занимайтесь самолечением и следуйте рекомендациям специалиста.