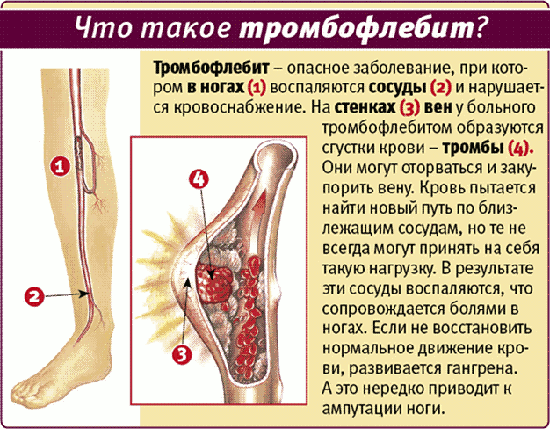
Причины заболевания
Если рассмотреть причины заболеваемости, можно выделить три ключевых фактора:
- повышенная свертываемость крови;
- повреждение внутренней оболочки сосудов;
- замедление кровотока.
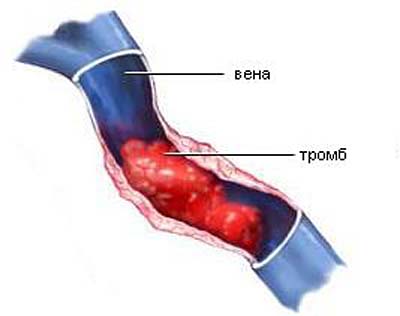
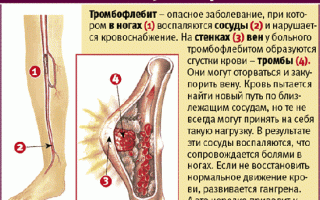
Повышенная свертываемость является основной причиной заболевания. Состояние пациента может влиять на этот фактор, однако, если свертываемость крови постоянно превышает норму, риск развития тромбоза значительно возрастает. Тромбофлебит может затрагивать несколько глубоких вен нижних конечностей, так как существует фактор, способствующий образованию тромба. Кроме того, наблюдается агрегация тромбоцитов.
Врачи подчеркивают, что лечение тромбофлебита вен нижних конечностей требует комплексного подхода. Важным аспектом является ранняя диагностика, которая позволяет избежать серьезных осложнений. Специалисты рекомендуют начинать с консервативной терапии, включающей применение антикоагулянтов и противовоспалительных препаратов. Также важна компрессионная терапия, которая способствует улучшению венозного оттока и снижению отечности.
В случаях, когда консервативные методы не дают желаемого результата, врачи могут рекомендовать хирургическое вмешательство. Это может быть как миниинвазивные процедуры, так и более серьезные операции. Важно, чтобы пациенты следовали рекомендациям врачей и не игнорировали симптомы, так как это может привести к ухудшению состояния. Регулярные консультации с флебологом и соблюдение здорового образа жизни также играют ключевую роль в успешном лечении и профилактике рецидивов.

Факторы риска
Заболевание не возникает на пустом месте — его причины можно наблюдать у людей, относящихся к определённым группам риска. Тромбофлебит глубоких вен может затронуть нижние конечности, если вы:
- долгое время находитесь в горизонтальном положении (например, при переломе ноги, сердечном приступе, после операций, во время авиаперелётов или длительных поездок на автомобиле);
- страдаете от рака поджелудочной железы (это приводит к увеличению уровня прокоагулянтов в крови, что влияет на свертываемость);
- перенесли инсульт, который вызвал паралич конечностей;
- находитесь в состоянии беременности или недавно родили;
- используете центральные венозные катетеры или кардиостимуляторы — эти устройства могут раздражать стенки сосудов;
- перенесли тяжёлые переломы (включая операции на суставах или обширные хирургические вмешательства);
- принимаете гормональные препараты или противозачаточные средства;
- имеете избыточный вес или страдаете от ожирения;
- генетически предрасположены к образованию тромбов и нарушениям свертываемости крови;
- курите;
- достигли возраста старше 60 лет.
| Метод лечения | Описание метода | Показания/Противопоказания |
|---|---|---|
| Консервативное лечение (медикаментозное) | Применение лекарственных препаратов, направленных на уменьшение воспаления, улучшение кровообращения и предотвращение образования тромбов. Включает нестероидные противовоспалительные препараты (НПВС), антикоагулянты (препараты, разжижающие кровь), венотоники. | Показания: поверхностный тромбофлебит без признаков распространения на глубокие вены. Противопоказания: беременность, язвенная болезнь желудка и двенадцатиперстной кишки, кровотечения, аллергия на компоненты препаратов. |
| Компрессионная терапия | Использование компрессионного белья (чулки, бинты) для улучшения венозного оттока и уменьшения отека. | Показания: все стадии тромбофлебита. Противопоказания: тяжелая артериальная недостаточность, выраженные нарушения кожных покровов. |
| Хирургическое лечение | В редких случаях, при тяжелом течении заболевания, может потребоваться хирургическое вмешательство (например, тромбэктомия – удаление тромба). | Показания: обширный тромбофлебит, угроза тромбоэмболии легочной артерии, неэффективность консервативного лечения. Противопоказания: тяжелые сопутствующие заболевания, высокий риск операционных осложнений. |
| Физиотерапия | Применение различных физиотерапевтических процедур, таких как ультразвуковая терапия, магнитотерапия, лазерная терапия, для уменьшения воспаления и улучшения микроциркуляции. | Показания: в составе комплексной терапии, после купирования острого воспаления. Противопоказания: беременность, онкологические заболевания, наличие открытых ран. |
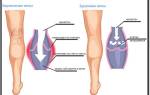
Симптомы
Симптоматика заболевания может варьироваться в зависимости от типа затронутой вены, будь то мезентериальные или портальные вены, а также сетчатка глаза. При поражении вен на ногах симптомы могут проявляться как явно, так и косвенно. Вот основные из них:
- изменения цвета кожи в области поражения;
- выраженная отечность;
- легкие отеки на ногах;
- периодические боли в икроножных мышцах;
- ощущение жара;
- покраснение;
- чувство тяжести в ногах.
Локализация тромбоза может быть различной — это может быть голень, лодыжка или бедро. В редких случаях заболевание развивается без заметных признаков, что может привести к серьезным осложнениям и, в конечном итоге, к неожиданному летальному исходу.
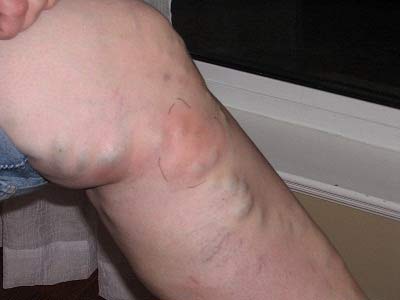
Если вены становятся опухшими, красными и болезненными на ощупь, это является тревожным сигналом. Вот список симптомов, при появлении которых необходимо незамедлительно обратиться к врачу:
- сильная венозная боль;
- кашель с кровью;
- отек вен;
- одышка.
Лечение тромбофлебита вен нижних конечностей вызывает множество обсуждений среди пациентов и специалистов. Многие отмечают, что ранняя диагностика и комплексный подход к терапии играют ключевую роль в успешном восстановлении. Пациенты делятся положительным опытом применения компрессионного трикотажа, который помогает снизить отечность и улучшить кровообращение. Однако не все так однозначно: некоторые жалуются на дискомфорт от ношения компрессионных чулок.
Медики подчеркивают важность индивидуального подхода к каждому случаю, включая назначение антикоагулянтов и противовоспалительных препаратов. В то же время, альтернативные методы, такие как физиотерапия и народные средства, также находят своих сторонников. Люди отмечают, что изменение образа жизни, включая физическую активность и правильное питание, значительно способствует улучшению состояния. В целом, лечение тромбофлебита требует терпения и внимательного отношения к своему здоровью.

Диагностика
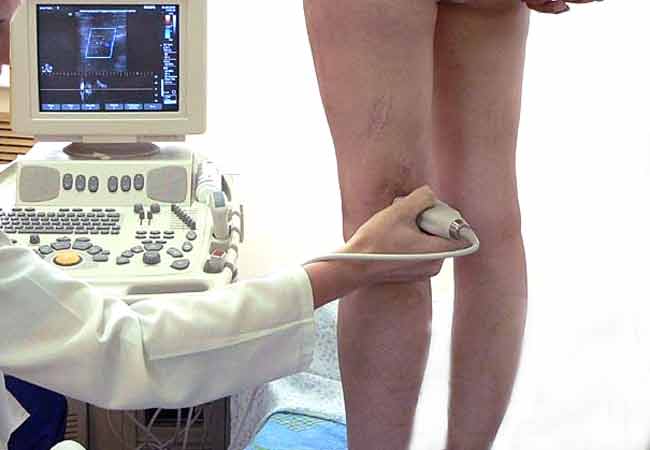
Перед началом терапии тромбофлебита нижних конечностей важно провести тщательную диагностику. Основным методом является дуплексное сканирование. Если результаты сканирования не удовлетворительны, применяется рентгеноконтрастная флебография, которая, как правило, демонстрирует более высокую эффективность по сравнению с УЗИ.
Рассмотрим все доступные методы диагностики:
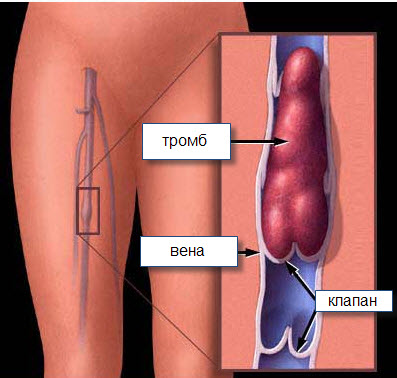
- Дуплексное сканирование и допплеровское УЗИ. Ультразвуковое исследование позволяет определить длину и подвижность тромба, а также оценить степень сужения вен и характер его прикрепления к стенке сосуда. Этот метод также дает возможность наблюдать за состоянием венозных клапанов и движением верхней части тромба во время дыхательных циклов, а также измерять скорость кровотока.
- Флебография. Этот метод помогает точно установить местоположение тромба в венозном просвете и часто играет ключевую роль в оценке флотирующих тромбообразований.
- Магнитно-резонансная флебография. Позволяет выявить дефекты наполнения сосудов и обнаружить тромбы по отсутствию сигнала в определенных участках.
- Радионуклидное исследование. Введение радиоактивного вещества в вену позволяет выявить «неконтрастные» области, что может свидетельствовать о наличии тромба.
- Импедансная плетизмография. Этот метод основывается на изменении электрического сопротивления тканей, что позволяет диагностировать заболевание.
Лечение
После установления диагноза врач обязан сразу же приступить к терапии тромбофлебита, особенно если затронуты нижние конечности.
Тяжесть заболевания является основным фактором при определении необходимости стационарного или амбулаторного лечения. В экстренных ситуациях может потребоваться операция, однако при своевременной диагностике зачастую достаточно медикаментов и правильного питания.

Лекарственная терапия
При установлении диагноза «окклюзионный тромбоз» назначается консервативное лечение. Пациентам прописываются антикоагулянты, которые помогают снизить свертываемость крови и минимизировать риск образования тромбов. Основой терапии является применение гепарина и его различных производных. Самостоятельный прием гепарина строго запрещен, так как его использование должно происходить только в условиях стационара из-за высокой вероятности осложнений.
В настоящее время наибольшей популярностью пользуются низкомолекулярные гепарины. Появление этих препаратов позволило многим пациентам проходить лечение амбулаторно. Теперь можно приобрести одноразовый шприц с необходимой дозой гепарина и сделать инъекцию самостоятельно.
Врачи в России чаще всего назначают следующие препараты:
- фрагмин;
- фраксипарин;
- клексан.
Некоторые виды тромбофлебитов позволяют проводить амбулаторное лечение при условии регулярного ультразвукового контроля. Врач должен внимательно следить за увеличением отечности и появлением новых симптомов у пациента.
К таким заболеваниям относятся неэмбологенные тромбозы, затрагивающие бедренную вену.
Амбулаторная медикаментозная терапия
Перед началом амбулаторного лечения врач тщательно проверяет все показания, так как цена ошибки в данной ситуации может быть очень высокой. В рамках амбулаторной терапии назначаются следующие медикаменты:
- непрямые антикоагулянты (такие как кумадин и варфарин в форме таблеток);
- низкомолекулярные глобулины.
Пациенты, находящиеся на амбулаторном лечении, регулярно сдают анализы крови, проходят ультразвуковые исследования и медицинские осмотры, за их состоянием осуществляется пристальное наблюдение. Обычно положительные изменения становятся заметны уже при втором УЗИ, и если этого не происходит, врачи могут принять решение о необходимости госпитализации. Задержка с госпитализацией может привести к развитию онкологических заболеваний и даже к летальному исходу.
Также существует метод лечения, известный как тромболизис — это процедура, направленная на растворение тромбообразований. Ею занимается сосудистый хирург.
В закупоренную вену вводится специальный катетер, через который подается растворяющее вещество (тромболитик). Однако стоит отметить, что одним из побочных эффектов является риск кровотечения, поэтому данный метод терапии применяется не так часто.
Хирургическое вмешательство
Тяжелые формы тромбофлебита могут привести к некрозу тканей, что в медицинской терминологии называется «венозная тромболэктомия». В случаях, когда образуются флотирующие тромбы, в вену устанавливаются кава-фильтры. Установка таких устройств также рекомендуется тем пациентам, которые не переносят антикоагулянты.
Нижняя полая вена является основным сосудом, который обеспечивает кровоснабжение нижних конечностей, брюшной полости, таза, сердца и легких. Если медикаментозная терапия не дает результатов, установка фильтра может стать важным шагом для предотвращения тромбоэмболии.
Существуют и другие методы хирургического вмешательства:
- Катетер Фогарти. При слабой фиксации тромба устанавливается зонд, который остается в сосуде около пяти дней.
- Пликация. Операция проводится на нижней полой вене, где металлические скрепки прошивают стенку сосуда.
- Тромбэктомия. Быстрое вмешательство позволяет полностью удалить тромб. Важно, чтобы с момента его образования прошло не более недели, так как дальнейшее развитие тромба может привести к разрушению клапанов и стенок вен, что сделает операцию невозможной.
Следует отметить, что консервативное лечение часто комбинируется с лечебной физкультурой. Упражнения назначаются врачом после того, как болевой синдром утихнет.
Профилактика
Наилучшей мерой профилактики тромбофлебита является активный образ жизни. Регулярно занимайтесь физической активностью и чаще проводите время на свежем воздухе. После перенесённого заболевания врач может назначить:
- антикоагулянты;
- компрессионное белье;
- комплекс лечебных упражнений.
Чтобы минимизировать риск развития тромбофлебита глубоких вен, рекомендуется следовать следующим советам:
- увеличьте потребление жидкости (это поможет избежать обезвоживания);
- избегайте ношения стягивающей одежды, особенно в области талии;
- регулярно совершайте прогулки и выполняйте упражнения для голеней;
- носите компрессионное белье (это особенно важно для людей из группы риска);
- принимайте препараты, снижающие свертываемость крови (по назначению врача).
Если вам назначили кумадин и вы также проходите курс лечения аспирином, обязательно сообщите об этом своему врачу. Совместный прием этих препаратов не рекомендуется.
Возможные осложнения
Тромбофлебит, возникающий в поверхностных (подкожных) венах, не представляет такой серьезной угрозы, как глубокий тромбоз. В случае глубокого тромбоза риск осложнений значительно увеличивается. Подготовьтесь к возможным проблемам:
- Лёгочная эмболия. Оторвавшийся тромб может заблокировать артерию, ведущую к лёгким, что создает серьезную угрозу для здоровья.
- Инсульт или сердечный приступ. Это особенно актуально для людей с врожденными сердечными аномалиями (например, овальное окно, дефекты межжелудочковой или межпредсердной перегородок).
- Отёк. Этот симптом не всегда проявляется.
- Варикозное расширение вен. Оно может возникнуть из-за застоя крови.
- Полная блокировка вены. Это может привести к серьезным последствиям.
- Язвы. Первым признаком является изменение цвета кожи. Если вы заметили этот симптом, немедленно обратитесь к врачу.
Недавние исследования показали, что резкие изменения в физической активности могут спровоцировать тромбофлебит. Участники марафонов, после забега садившиеся в автомобиль и отправлявшиеся в длительное путешествие, часто обращались к врачам с вышеописанными симптомами.
В состоянии усталости артериальное давление снижается, а кровь становится похожей на «гель».
После соревнований врачи рекомендуют продолжать двигаться и пить больше воды в течение некоторого времени. Постарайтесь отложить поездку на сутки.
Вопрос-ответ
Какие симптомы могут указывать на тромбофлебит вен нижних конечностей?
Симптомы тромбофлебита могут включать боль, отек, покраснение и ощущение тяжести в пораженной области. Также может наблюдаться повышение температуры кожи над веной и образование уплотнений.
Каковы основные методы лечения тромбофлебита?
Лечение тромбофлебита может включать консервативные методы, такие как применение компрессионного белья, назначение противовоспалительных и разжижающих кровь препаратов. В более тяжелых случаях может потребоваться хирургическое вмешательство для удаления тромба.
Как можно предотвратить развитие тромбофлебита?
Для предотвращения тромбофлебита рекомендуется вести активный образ жизни, избегать длительного сидения или стояния, следить за весом, а также использовать компрессионные чулки при наличии предрасполагающих факторов, таких как беременность или операции на ногах.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах. Если вы заметили отечность, покраснение или болезненность в области вен, не откладывайте визит к специалисту. Раннее обращение за медицинской помощью поможет предотвратить осложнения и назначить необходимое лечение.
СОВЕТ №2
Следите за своим образом жизни. Регулярные физические нагрузки, такие как ходьба или плавание, помогут улучшить кровообращение и снизить риск тромбообразования. Избегайте длительного сидения или стояния на одном месте.
СОВЕТ №3
Используйте компрессионные чулки. Они помогают улучшить венозный отток и уменьшают отечность. Консультируйтесь с врачом о выборе подходящего уровня компрессии и времени ношения чулок.
СОВЕТ №4
Обратите внимание на питание. Включите в рацион продукты, богатые витаминами C и E, а также омега-3 жирными кислотами. Эти вещества способствуют укреплению сосудов и улучшению кровообращения.